1.目的
【はじめに】
未受診妊婦調査は早いもので4回目の報告書の作成となった。この調査報告書は私たちが想像するよりもはるかに注目されているようである。マスコミ、学会、自治体からの問い合わせが途切れることはない。ここまで関心を呼び、なおかつ継続して注視される最大の理由は《未受診妊娠》と《児童虐待》に接点があることを示せたことであろう。
1回目報告書(152例)においては、大阪府における未受診妊娠の発症率が始めて明らかとなり、〈社会的問題〉であると同時に〈医学的問題〉であることが数字で示された。
2回目報告書(148例)においては《未受診妊娠》と《児童虐待死亡事例》の背景因子が非常に類似していることが示された。さらに、未受診妊娠で出生した子どもたちがその後児童虐待を受ける事例が多数報告された。
3回目報告書(254例)においては、《未受診妊娠》と《児童虐待》同時発生事例の詳細が集積された。さらに報告事例数の大幅増が関係者を驚かせた。
以上の経緯と平行して各種学会、行政、社会等も《妊娠中からの児童虐待予防》を意識するようになってきた。周産期医療関係者と児童虐待対応関係者双方がお互いを強く意識した1年であったろうと感じる。いまだ手探りではあるもののいくつかの対応策が試行もされている。そうした流れのなかでの今回の調査において報告事例数は大きな注目点であった。3回目で大幅増になったことは症例の掘り起こしがあったのか?純粋に増加したのか?不明であった。我々の思い(希望)としては、報告数は減少し、底が見たかった。さらに、次年度からは対応策を実施に移していかねばとの期待を秘めて調査を行った。そうした淡い期待は甘かったのであるが、来年こそは調査そのものは終了出来るように思いをこめて今年度報告書をまとめる。
【目 的】
4年目の調査であるので、事例数の推移は各方面からの関心も高く大きな目的ではあった。同時に各要因の年次推移を観察することも目的とした。さらに、未受診妊婦対策の効果と言える段階ではないものの、現時点で何とか対応・支援につながった事例報告を集積した。過去の報告書においては現状把握を主体にしていたので、現場の取り組みとその成果には踏み込めていなかった。現場での取り組みは今後の対策の大いなるヒントを与えてくれると期待している。
2.調査方法
【調査対象】
大阪府内の全産婦人科医療機関へのアンケート調査、個票調査を行う。
【調査対象期間】
平成24年1月1日から12月31日までとする。
紹介事例についても、対象期間に限定し、現場での対応が見えるような詳細報告とした。
【定 義】
今回の調査に当たり、過去3回と同様に未受診妊婦を以下のように定義した。すなわち
- 全妊娠経過を通じての産婦人科受診回数が3回以下
- 最終受診日から3ヶ月以上の受診がない妊婦
のいずれかに該当する場合とした。
【医療情報の収集】
大阪府内の産婦人科医療機関にアンケート調査依頼をした上で協力医療機関から詳細情報を得る。カルテベースで情報収集をはかる。その際個人情報について漏出無きよう徹底した。
調査に協力頂けなかった医療機関は、過去に未受診妊婦を受け入れたことがなく、今後も受け入れないということで調査対象には入っていない。厳密にゼロであったか確証はないものの調査協力医療機関における今回の調査は大阪府内における1年間の全数把握を反映しているものと考えてよいと評価している。
具体的事例調査は今年度も調査期間を同じくした。これも個人情報について漏出無きよう徹底した。
3.調査内容
【調査準備】
調査は個人名や分娩日などの個人情報を伏せた形で行い、未受診妊婦の推定分娩週数、発生元医療圏、搬送先医療圏、搬送先施設名、分娩時年齢、経妊、経産、国籍、現在の居住地、現在の職業、婚姻の有無、最終学歴、パートナーの国籍、パートナーの職業、健康保険加入、既往出産時の異常の有無、今回妊娠での母子健康手帳交付の有無、母子健康手帳に関するコメント、受診回数、今回の妊娠での産婦人科初診週数、今回の妊娠での産婦人科受診回数、既往歴、合併症、常用薬、感染症、その他患者背景で特記すべき事項、初発症状、分娩様式、帝王切開の場合その理由、新生児体重、アプガースコア1分後・5分後、新生児合併症、新生児NICU入院の有無、出血量、分娩時合併症、その他分娩前後の特記事項、産褥合併症、母乳哺育の有無、ソーシャルワーカーの介入の有無、退院後の本人の行き先、母児分離の有無、退院後の乳児の行き先、家庭内の援助者、退院後の生活設計、助産券の使用、生活保護の取得の有無、退院時における要支援ケースとしての地域への連絡があったか、養育上の問題・課題、本人の言い分(未受診理由)、未収金について回答を求め、アンケートを開始した平成24年1月から12月までのケースを集計した。
問題事例に関しては、複数病院の医療ソーシャルワーカー(MSW;Medical social worker)と医師で話し合いの場を持ち、その結果から共通フォーマットで問題点の整理を図ることにした。
【調査内容】
- 医師記入項目
年齢、妊娠回数、出産回数、流産回数、死産回数、今回の妊娠の状況、過去の妊娠・出産、上の子どもの発達、合併症、通院状況、初診妊娠週数、受診回数、感染症、初発症状、分娩週数、分娩様式、新生児体重、アプガースコア、新生児合併症、NICU入院、出血量、分娩時合併症、産褥合併症、母乳哺育等 - 医療ソーシャルワーカー記入項目
ソーシャルワーカー介入の有無、国籍、居住地、居住形態、最終学歴、職業、婚姻状況、パートナー状況、家族構成、医療制度、福祉制度、収入、生活保護、助産券、未収金、母子健康手帳、未受診理由、アルコール・たばこ、薬物、生育歴、育児歴、母児の退院後の行き先、援助者・相談者、関係行政機関、生活設計、子どもへの想い、子育て不安、次回妊娠等 - 問題事例調査項目
助産券、先天奇形、出生届、本人の理解度、居住地の問題、行政の問題、家庭内での虐待・ネグレクト、未収金、避妊、特記事項、施設の取り組み等
【調査実施機関】
大阪産婦人科医会内安心母と子の委員会において実施
委員長 光田 信明(大阪産婦人科医会理事)
委員 高木 哲(大阪産婦人科医会会長)
委員 志村研太郎(大阪産婦人科医会副会長)
委員 米田 嘉次(大阪産婦人科医会理事)
委員 谷口 武(大阪産婦人科医会理事)
委員 荻田 和秀(大阪産婦人科医会理事)
委員 北田 文則(大阪産婦人科医会理事)
委員 早田 憲司(愛染橋病院)
委員 中後 聡(愛仁会高槻病院)
委員 中村 哲生(市立住吉市民病院)
委員 岡田 十三(愛仁会千船病院)
委員 山枡 誠一(阪南中央病院)
医療ソーシャルワーカー(MSW)&看護職員
川口真理子(済生会吹田病院地域医療支援部)
北出 泉(りんくう総合医療センター医療相談室)
上原 玲(愛染橋病院医療サービス部医療福祉相談室)
青木 興子(阪南中央病院医療福祉連携部)
和田 聡子(大阪府立母子保健総合医療センター)
春名由美子(愛仁会千船病院地域医療科)
田口眞規子(愛仁会高槻病院地域医療室)
高下 裕子(市立住吉市民病院)
4.2012年度調査結果
【1】回答施設
大阪府内では、年間約7万5千件の分娩を約150の施設で行っているが、今回の調査ではその全ての施設へ調査依頼を行い、30の施設から計307件の未受診妊婦の報告が寄せられた。そのうち291件(94.8%)はOGCS加盟病院(23施設)で、16件は一般診療所・病院(7施設)が取り扱っており、最も多い病院では、年間54例の未受診妊婦を取り扱っていた。OGCS加盟病院受入推移を見てみると、2009年:132/152(86.8%)、2010年:136/148(91.9%)、2011年:236/254(92.9%)であり、傾向的にはOGCSで受入が進んでいる事が示された。居住地は人口比率でみれば大きな差はないと思われる。調査の限界であるが、不明が161件(52.4%)であった。過去3年間は5/152(3.3%)、64/148(43.2%)、90/254(35.4%)であったものがこの1年で増加が著しかった。この原因は次年度の調査によるしかないが、少なくとも何らかの理由で住所不定、居住地を明らかに出来ないなども含まれている。
【2】発生頻度
今回調査ではおよそ250分娩に1回の未受診妊婦報告があった。激増した昨年度(2011年)に比べてもさらに50例以上上回ってしまった。この激増の意味する所は調査の性格上完全には解明できないとはいうものの、昨年度は症例の掘り起こしも原因であった可能性を考えていた。当然、調査の方法、用紙などに変更は加えていない。さらに、報告施設の多数は過去の報告とも大きくは異なっておらず、掘り起こしによる増加の可能性は低いと考えられる。従って、今回の増加はもはや、症例の掘り起こしだけでは説明出来ず、実際に症例が増加したと考える方がいいと思われる。但し、その評価は両面の可能性がある。一つは実際に未受診妊娠が増加しているという判断である。もう一つは未受診妊娠から出生当日の新生児死亡(虐待死亡報告例)になったかもしれない事例が、出産は医療機関で行えて生存出生に繋げることが出来たという判断である。
次年度調査への大きな課題と考えたい。
【3】母体の背景(分母は不明を除いている)
未受診妊婦の平均年齢は27.6±7.7歳であった。その分布も昨年同様13歳から46歳までと幅広く、未成年は57/300(19.0%)であった。従来と同じく、未成年と35歳以降に二つのピークがあった。さらに、平均年齢、全体の分布も本邦の全体の分布からは若年にシフトしていた。多産婦(4回以上)は37/300(12.3%)であり、多産婦のうち35歳以上は19/37(51.4%)となった。初産婦は124/300(41.3%)であり、未婚は163/241(67.6%)であった。未婚の多さは特徴でもあり、家庭環境の複雑さを覗わせる。分娩様式は帝王切開:16.9%、経腟分娩:83.1%であり、2009年:22%、2010年:20%、2011年:20%という推移からみると減少していた。このことは、医療介入が早期に行われれば、医学的予後が改善するという現れととらえることも出来る。しかし、新生児の予後、現在の産科の方針からみれば医療介入があってしかるべき、あるいは医療介入があれば新生児の予後が変わったかもしれない事例は依然として存在している。
母体の職業の有無は正規雇用が確認出来たのは13/307(4.2%)、非正規雇用を加えても、48/307(15.6%)である。同様にパートナーの正規雇用も29/307(9.4%)に確認されるのみで、41/307(13.4%)は完全に無職であった。生活保護を受けていたのは85/307(27.7%)であった。助産券は87/307(28.3%)で取り扱われた。これらの経済的状況は大きな変動は無かった。経済的には貧困という問題はあるのであろうが、生活保護、助産券等の公的補助制度が利用出来ていない(利用しようとしない)ところに、未受診妊娠の問題点があるのであろう。逆に見れば、経済的支援を拡充したとしても、未受診妊娠問題の解決にどれほど寄与出来るかということは考慮されなければならない。
推定分娩妊娠週数(分娩予定日が不明のため)は、推定(31件は不明のまま)したものでは50/276(18.1%)が流早産に終わっていた。外国籍は7/307(2.3%)であった。母子健康手帳取得有無判明例は出産前は167/307(54.4%)に留まり依然として未受診妊婦には母子健康手帳未取得者が多い事が再確認された。大阪府内の自治体においても、妊婦健診公費負担の拡大は昨年度進んだが、未受診妊娠報告事例数抑止効果評価は慎重に考える必要があろう。しかし、基本的には貧困家庭が多いのであり、経済的支援のみで報告数減少には至らなかったかもしれないが、増加を抑止した可能性は高い。さらに本調査結果からは、母児の医学的予後改善には効果的であったことは忘れてはならない。後述する新生児予後は改善が見られる。少なくとも、今回の報告結果をもって未受診妊娠減少が見られないから妊婦健診公費負担を後退させるような方向性の資料とされるとしたら、まったく本末転倒の用い方となる。
未受診となった理由は経済的問題がもっとも多かったが、それでも29%で例年と大きな変化はない。従来の報告と同様に、多岐にわたる要因が挙げられている。いずれの要因も対応困難ではあるが、まずは母児の安全を確保するためには、医療機関受診を促す施策が必須である。環境要因は一朝一夕には解決しないが、その後の育児環境を見守る必要性は前回報告でも強調した通りである。従って、解決しない大人の状況であっても、せめて子どもの安全な成育環境の提供を確保する必要性を強く感じる。そのためには周産期医療から地域コミュニティへのスムーズな引き継ぎ、連携が必要と感じる。事実、後述の事例報告では多数の成功例が例示されている。
「生まれた子どもに対しての感情」は、昨年と変わらず56%(不明を除くと88%)が「かわいい」と感じていた。しかし、「かわいい」と感じることの出来ない母親が少なくとも23/196(11.7%)存在しているが昨年(14%)に比べて減少はした。当然、この結果で育児不安が払拭されるわけではない。
<未成年(19歳以下)妊婦の背景>
- 「予定外の妊娠」:34/57(59.6%)で、20歳以上の123/250(49.2%)より高い割合を占める。但し、予定通りの妊娠であっても、未受診妊娠になってしまうケースはより複雑な背景を想起させる。
- 「在学中」:14/57(24.6%)
- 「パートナーも未成年」:20/57(35.1%)
- 「主な未受診理由」:家族に言えず、どうしていいかわからなかった:10/57(17.5%)
未成年の問題は経済的基盤がなく、家族にも相談できず、知識の欠如などが多く、成人とは別に対策を考えていく必要はあろうと感じる。相談さえできない妊婦に対しては、《妊娠SOS》といった相談体制の効果が期待されるところである。現在の大阪府の妊婦支援体制からみれば、相談さえしてくれれば、出産までの予後改善は相当程度期待していただける状況であることは明記しておきたい。従って、広報、啓発活動の重要性は一層高まる。
【4】分娩事象(分母は不明を除く)
分娩様式は帝王切開:44例、経腟急速遂娩(吸引分娩・鉗子分娩・クリステレル):14例、経腟:203例、不明:46例であった。不明分は医療機関以外での出産のために不明となっているが、経腟分娩ではある。但し、残念ながら病院分娩であるのに記載漏れがあるケースもあるので、全例の分娩様式把握には至っていない。不明分を除けば、帝王切開率は16.9%であるが、もし、不明分が全例経腟分娩と仮定すれば、44/307(14.3%)となる。少なくとも帝王切開と急速遂娩44+14/261(22.2%)になる。これは少なくとも医療介入しなければいけない分娩が最低これだけということになる。
妊娠高血圧症候群などの何らかの母体合併症は86/307(28.0%)であり、今回の調査でも過去と同様の母体の精神疾患が29例と最も多く報告された。死産は6例で、調査期間中の周産期死亡率(出生1000あたり)は19.5であり、依然として高水準であった。何らかの医学的新生児合併症は16/303(5.3%)と昨年の26.3%から大きく減少している。詳細は不明であるが、分娩時に適切な医学的介入があれば、健康な新生児が得られるということを示唆していると考えられる。弛緩出血や子癇・産褥熱などの産褥合併症は17/307(5.5%)であり、昨年度(5.1%)から少し上昇していた。胎児への影響が懸念される母体感染症は39/307(12.7%)であり、昨年度(11.0%)とほぼ同様であった。
【5】新生児事象(分母は不明を除く)
未受診妊婦生存児303例の新生児平均出生体重は2,853g、推定在胎週数の平均は38.1週であり、昨年と同様であった。アプガースコアは1分後(≦7):25/303(8.3%)、5分後(≦7):7/303(2.3%)であった。5分後アプガースコア(≦7)は2009年:13/137(9.5%)、2010年:14/148(9.5%)、2011年:8/251(3.2%)あったので年々激減している。死産は6例、低出生体重児(<2500g)は55/250(22.0%)であった。NICU入院は2009年:43/137(31.7%)、2010年:40/148(27.0%)、2011年:57/250(22.8%)、2012年:59/303(19.5%)であった。
子宮内胎児発育不全などの新生児合併症(低アプガースコアと早産は除く)は2009年:46/137(33.6%)、2010年:11/148(7.4%)、17/250(6.8%)、16/303(5.3%)と漸次減少していた。
新生児の短期的予後を見ると、毎年確実に改善している事が確認されたと考えてよい。これは妊娠・出産が本来内包している危険性が防止されたことになる。その主な要因は医療機関での分娩が行われたことや、たとえ分娩直近の受診であっても事前の妊婦健診が実施された結果と考えられる。このことは、妊婦健診の実施、医療機関での出産、事前の生活支援等の成果が現れてきた証左と捉えたい。
【6】妊婦健診を受けなかった理由
妊婦健診を受けなかった理由としては、複数回答可能として聞き取り調査を実施した。その結果は、例年通りであり、「お金がない」「失業し経済的に苦しかった」などの経済的な理由を挙げる者が最も多く29%であった。次いで、「知識の欠如」:21%、「妊娠に対する認識の甘さ」:16%、「妊娠の事実の受容困難」:11%、「家庭事情」:9%、「多忙」:5%、「精神疾患の悪化や犯罪で収監されている間に受診機会の消失」:5%、「社会的孤立」:4%であった。いずれも重複しており、例年と大きな変化はなかった。事例報告からも明らかであるが、多くの事例において経済的支援は医療機関の未収金対策には有効であるが、出産後の母児の健やかな育児にはその他の支援も加わらなければ達成出来ない状況が存在している。
5.2009・2010・2011・2012年度調査結果
4年間の集計である。152+148+254+307=861例が報告された。もちろん規模・期間において本邦で最大の調査となっている。昨年度大幅増加(前年から106例増加)となったことから今年度の報告数は年度始めから注視していた。残念ながら、今年度も対前年比53例の増加となった。前述の如く今回の増加はもはや、症例の掘り起こしだけでは説明出来ず、実際に症例が増加したと考える方がいいと思われる。次年度調査への大きな課題と考えたい。
OGCS加盟病院受入推移を見てみると、2009年:132/152(86.8%)、2010年:136/148(91.9%)、2011年:236/254(92.9%)、2012年:291/307(94.8%)であり、傾向的にはOGCSで受入が進んでいる事が示された。この要因として考えられることはOGCS施設が社会的使命感を一層強くした、行政からの紹介・支援が症例の掘り起こしをしたなどが考えられる。
居住地別の報告数については、各地区では大きな変動はないようであるが、不明が年々増加している。
2009年:5/152(3.3%)、2010年:64/148(43.2%)、2011年:90/254(35.4%)、2012年:161/307(52.4%)である。この要因は住所不定の増加、調査報告書記載漏れなどが考えられるが、今年度はこれ以上は追跡出来ない。次年度の課題としていただきたい。
年齢分布については、従来指摘してきたように、19歳をピークとする若年層群と30歳代後半群の2峰性がある。この2峰性は児童虐待死亡事例との大きな類似性がある。さらに階層分布から判明することは、全体の分布が本邦全体の分布からみて左(若年側に)にシフトしていることである。ちなみに、本邦全体の分布は30歳代前半群をピークとする正規分布となっている。0日・0か月児死亡事例の実母年齢(子ども虐待による死亡事例等の検証結果等について第8次報告)を以下に示す。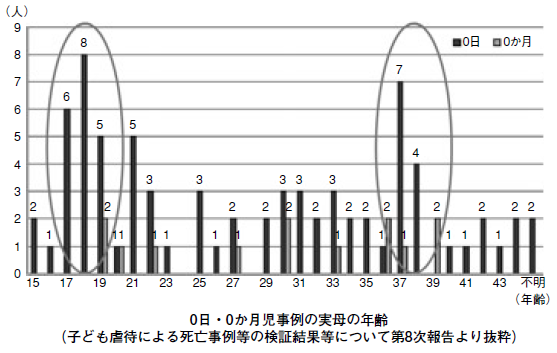
若年層と高齢層の2峰性の存在が似通っている。まったく同一ではないものの、症例数の違いもありやむを得ないと考えられる。ここからも“未受診妊娠”と“児童虐待”の背景の類似性が指摘できる。
分娩様式であるが、帝王切開は2割弱であった。本邦の妊婦の頻度からみればおおむね平均に近いと考えられる。分娩週数の分布については、不明分がどうしても多くなってしまうので、早産率を正確に出す事は出来ないが、おおむね平均的と考える。これは前述したように、妊娠・出産が本来内包している危険性が防止されたと評価したい。医療機関での分娩、妊婦健診等が安全な出産への効果があることを示唆している。いわゆる“飛び込み出産”が減少し、“未受診妊娠”であっても出産前受診が増加したことが推察される。大阪には《産婦人科一次救急体制》がある。この事業は大阪府内の時間外救急隊要請は全例受入を確保する制度である。月曜日から土曜日までの定時時間内は運用されていないが、時間外は全数受入されている。
したがって、“飛び込み出産”は必ず受け入れられる。年間の受入数はおよそ30件である。仮に時間内飛び込み出産も同程度あったとしても大阪での年間発生数は50件くらいと推定される。残りの250件程度は出産前の医療介入を受けていると推定される。こうした積み重ねが、母児の予後改善に繋がっているとしたら前進と考えられる。妊娠途中まで“未受診妊娠”であっても出産時の母児予後改善は進むと考えられる。
未受診になった理由についてみると、経済的支援の必要性は必須であるが、妊娠・出産の知識の啓発、支援体制、相談体制、支援窓口の紹介などの広報活動の必要性が見えてくる。さらに、“いのちの大切さ”といった、人間教育の必要性も感じる。
本人及びパートナーの就業・家計状況については、家庭内が全て公的援助で生活を成立させている場合はどのようにすれば、解決に向かうのか、医療関係者のみでは対応不可能な状況確認に終わってしまう。生活保護は最後の砦などと言われるものの、当事者に受給意志が明確でない場合もある。助産券は2009年:37/152(24.3%)、2010年:49/148(33.1%)、2011年:89/254(35.0%)、2012年:87/307(28.3%)の利用であった。これは助産券の必要な事例が減ったのか、事後申請などで利用したくても出来なかったのかは不明である。これを見極めるには未収金等の調査も必要となる。
母子健康手帳取得状況については、2009年:57/152(37.5%)、2010年:107/148(72.3%)、2011年:198/254(78.0%)、2012年:238/307(77.5%)であり、おおむね一定化したと考えられる。約2割の妊婦さんは母子健康手帳もないわけで、多くは“飛び込み出産”になったであろうと考えられる。ここまでで推論すれば大阪の“未受診妊娠”はおよそ300件発生し、8割は母子健康手帳を取得までは行くが、医療機関に継続的に受診が出来ない。1割強は“飛び込み出産”状態が想定される。この推論を進めていけば、母子健康手帳取得者への定期的妊婦健診受診行動を促す施策、支援が今後の課題として再認識される。数少ない医療機関受診時に迅速に、適確に相談体制を提供できるかがひとつのポイントになりそうである。
母体合併症については、2009年:58/152(38.2%)、2010年:45/148(30.4%)、2011年:72/254(28.3%)、2012年:86/307(28.0%)であり大きな変動はないと考えられる。最大の問題は母体の精神疾患である。毎年およそ9%の妊婦がこれにあたる。ここで言う所の精神疾患は統合失調症、双極障害といった典型的精神科的疾患というよりは、パニック障がい、うつ状態、人格障がいといったものが多い。このため投薬を受けていないとか、精神科受診しても精神疾患ではないと判断されるような場合もある。そのため、周産期医療の現場では大変な負担が生じている。母児の家庭環境も大いに問題があるのに、当事者と共同して問題解決に取り組めないという事態が多々起こりえる。具体的には後述の事例報告を参照いただきたいが、支援当事者自身のこころの大きな負担となっている。
産褥合併症については、例年と大きな変動はない。本来健康な妊婦が多いので、医療介入後の問題はそれほど多くはない。
6.2012年度個別事例調査結果
【事例1】
未受診妊娠、救急車、NICU、経済的問題、両親未入籍、DV 30歳代 初産
未受診、推定33週で救急車にて当院搬送され、入院・出産となる。児は2000gにてNICU入院。父と母は未入籍であったが生活を共にしていることが分かった。経済的なこともあり受診を1日延ばしにしていたと話していた。
◆未入籍、経済的問題でMSW介入。面接ではいつも母のみが来室し、児への思いを話していた。児の養育自体は当初特に問題なく思われたが、面会にきた父が母に大声を上げて怒っている姿が病院内で目撃された。様子が気になり情報収集すると、父があちこちで些細なことをきっかけに口論となり、怒鳴っている場面が目撃されていることがわかってきた。
◆NICU入院中にも面会は両親で定期的にしていた。母に育児指導を行ない、父も育児経験あり、養育手技は問題ないと考えられたが、父は児に触ろうとしなかった。児の退院にあたり、父が児に触れようとしない理由が分からないこと、父の易怒性の高さ、などが院内スタッフの間で問題となり、ハイリスクではないか、自宅に退院させて大丈夫か、という声が上がった。
◆そこで、主治医と病棟看護師長、MSW同席にて父と面談を行なった。率直に、こちらが観察していて感じていることを言葉にして伝え、まずは父の思いが知りたいことを伝えた。すると、父は自身が不安定な養育環境で育ったこと、以前も結婚歴があり子どもがいたこと、そのときも子どもにいらいらすることが頻繁にあったこと、易怒性について自分でも問題にしていること、今も怒りが子どもに向くことを不安に思っており、自分でもそれがしんどいことを語ってくれた。
そこで、当院では精神科医・臨床心理士がいることを説明し、父自身の問題について取組む気持ちがあるなら活用してもらうことができることを伝えた。父はその提案を受け入れ、通院し、自身の感情コントロールの問題に取り組んでいる。父自ら、児と父と2人にならないなど、子どもを守るためのルールを決め、安全な育児をしていくための取り組みを支えることができた。
合わせて児の退院にあたり、退院後の地域でのフォローを保健師・子育て支援センターに依頼。
頻回な訪問にて見守り・支援を行なって頂いている。現在まで何も問題なく過ごせており、児も安全に養育されている。
【MSWの所感】
経済的問題、未婚、易怒性が高い=ハイリスクケースとしての視点で、児の安全確保を第一に考えることになる。このケースでは、こちらが問題にしていることを親に伝え、親自身はどう捉えているかについて耳を傾けたことで、親自身の“困っていること”として問題を共有、支援することができた。また、精神科・臨床心理士との連携が機能したことで、父は自身の問題解決に向けての建設的な取り組みができている。児童虐待防止は本来親と共に取り組むことであることを再確認できた事例であった。
地域の手厚い見守り体制の中で、親が不安を感じればいつでも相談できるようになっており、児の安全も確保されている。
【事例2】
療育手帳、障害年金、介護施設、救急、子ども家庭センター、乳児院、助産制度、未収金、飛び込み出産、
生活保護、貧困、パートナー
39歳 初産
軽度の療育手帳を所持している兄と2人暮らし。兄の障害年金で生活をしている。
父は数年前に他界、母と同居していたが、本人が年金を使ってしまうなどしていたため、2年前から母は介護施設に入所している。
下腹部痛を訴え他院を救急受診したところ、陣痛であると指摘され当院へ搬送。本人は妊娠について身に覚えはないと訴えたが、当日出産。
出産直後から「兄のことがあるから帰らないといけない。ペットの世話をしないといけない」と興奮して涙を流し、担当医や病棟は対応に苦慮していた。管轄の地域包括支援センターへMSWより問い合わせをしたところ、母の件で本人らと関わりのある保健師がいることが分かり、地域保健課、子ども支援課の担当者と共に来院し、保健師らが兄の様子を確認すると伝えると、本人は落ち着き入院継続を了解した。また児の養育についてはは子ども家庭センター(以下センター)に介入してもらうこととなった。
出産後1日目
センター担当者来院、本人と面接。児を乳児院へ預けることとなった。
出産後5日目
本人退院。パジャマで搬送されて来たため着替えがなく、手持ち金もないため、MSW部門のストックを渡した。病棟スタッフが公共機関を使っての通院方法を一緒に確認し、1ヶ月健診には来院することを約束。本人は病院から最寄り駅までの道順も知らない状況であり、休日のため関係機関の協力は得られないため、MSWがタクシーに同乗して自宅まで送った(費用は病院が負担)。
出産後8日目
センター職員が来院し児は乳児院へ入所。
出産後12日目
センター職員ら同行し本人が出生届を提出。
出産後37日目
産後1ヶ月健診に来院。
【MSW所感】
出産したことへの関心の低さや本人の言動から、知的障がいがあることがうかがえた。到着時から自宅に帰ることを訴え続けていたが、病院が居住地から遠方であるにも関わらず、関係機関が即日ないし翌日に病院に出向いて迅速に対応してくれたこと、特に保健師が顔見知りであったことが、穏やかに入院生活を過ごすことにつながった。
当院が自宅から遠いことや本人が母親になった自覚に乏しい(入院中児とは面会せず)ことから、1ヶ月健診に来院するか不安があったが、病棟スタッフより退院時に病院までの乗り継ぎも含めたアクセス方法を説明していたことや、顔見知りの保健師らの継続的な関わりが、1ヶ月健診の受診につながったと考える。
今回の件で兄の年金のみの収入で生活をしているという厳しい生活状況であることが分かったため、退院後も保健師らは生活保護につなぐべく支援を継続したが、保護を受けるためには転居が必要となり、それを本人が拒否したため、現在も経済状況は変わっていないとのことである。
なお、出産費用について、入院助産制度利用の相談をしたが、出産後であったため利用できなかった。本人には支払い能力はなく、診療費減免を適用して自己負担を免除とした。同様に児の入院費用の自己負担分も診療費減免を適用し自己負担免除した。
【事例3】
救急車、孤立、飛び込み出産、貧困、アルバイト、友人宅、生活保護、母子生活支援施設
20代 初産
泊っていたホテルでお腹が痛くなったと救急車を呼び、搬送後すぐに出産となった。
本人は、5年前ぐらいから1人で暮らしており、妊娠したことには気づいていたが、どうしたらいいかわからないまま過ごしていた。パートナーとはすでに別れており連絡も取れず、お腹も目立ちアルバイトができなくなったため、友人宅や安いホテルを移りながら生活していた。実家とも疎遠で、援助を頼めるような関係ではなかった。
出産後に面談し話を聞いたところ、産まれるのはもう少し先だと思っていたと言い、お金も住む場所もない状況であるが、児と一緒に暮らしていきたいとの希望を語られた。
医療費の相談は救急搬送時の窓口へ、入院助産制度・施設入所の相談は発生地の相談窓口へ相談と調整を行い、病院での本人と担当者との面接、本人の外出による申請手続きをすすめた。育児練習の状況では、ぎこちなさは残るが熱心に取り組む様子を確認できた。
生活保護の受給が決定し、緊急母子一時保護事業を利用する形で退院となり、病院から施設担当者へ養育に関する申し送りを行った。児への愛着や養育の意思は感じられるが、適切な行動に移せなかった経緯や家族との関係など、この先の養育を危惧する点は多く残るため、関係機関での見守りを継続してもらうように依頼した。
その後、母子生活支援施設に正式に入所となり、居住地での生活保護も開始された。
施設の相談員や地区担当保健師の支援を受けながら、育児を行うことができる状況となった。
後日、本人から、生活が落ち着いたので、疎遠であった家族とも連絡をとれるようになり、施設に会いに来てもらうことができたと報告があった。
【MSW所感】
未受診のまま出産に至る背景には、様々なものが存在すると考える。
胎児の受けとめ、パートナーとの関係、本人の力、経済、住居、家族との関係等の問題が混在した状況で引き起こされている。抱えている問題は、生活できる状態に改善できなければ暮らすことができないものである。出産後、どれだけ児に愛着を持っているように見えても、児の命を守る最初の行動がとれなかった事実を無視することはできない。多くの危惧とともに始まる生活を支える視点が必要だと考えている。
最もリスクが高いとされる新生児・乳児期には、母児を支えられる人的資源を投入すること以外に、リスクを下げる手段はないと感じている。関係機関が協同で支援を行うことが、母の変化につながり、児の安全につながっていく。母児の生活を支え続けられる有効な支援につながる施策を期待してやまない。
【事例4】
外国籍、無保険、オーバーステイ、助産制度、貧困、パートナー、薬物、逮捕歴
27歳(外国籍)、初産、オーバーステイのため無保険
本人には以前に別の日本人との婚姻歴があるが、フィリピンでの離婚が不成立となっている。
今回のベビーの父親は上記夫とは別で45歳の日本人。
<経過>
妊娠30週から他医にかかっていたが、予定日超過、外国人、ビザ切れで無保険であるため、妊娠40週に当院に紹介された。
当院受診前に役所から「助産制度の適応が難しいかもしれないけど、受け入れてくれるのか」と医事課に問い合わせがあった。この状況で受け入れるのだから助産制度の適応を前向きに検討するよう要請した。
当院受診前から地域の保健師も関わっていたが、無保険であることは紹介元から聞かされるまで認識していなかった。そこで育児物品を揃えているか確認が必要だと認識し、保健師はすぐに在宅訪問した。かなり狭小なワンルームで、育児物品もあまりなく必要物品の指導をしたと報告があった。
当院で受診した際、パートナーも無保険であったことが判明した。今後生まれてくるベビーが入院する可能性もあり、保険がなければ困るので健康保険に加入するように説明した。
検査で本人に糖尿病が認められ、2日後には入院治療に切り替えられた。
無保険で糖尿病治療について未収金が出るのは必須だった。しかし、出産に係る費用については、本人とパートナーの非課税証明が提出されれば助産制度適応を考えると役所側から返答があった。
入院当日、本人およびパートナーと病院側とで面談した。すぐに助産制度の手続きをすすめるとパートナーが病院側に返答した。
入院4日目で本人は出産。本人の入院が1週間近く経っても、助産制度の利用手続きが進んでおらず、パートナー自身の非課税証明取得がやっとという状況。パートナーは自分も忙しい等々話すばかりでなかなか埒が明かなかったため、結局、病院職員が前住所地(他県)へ代行申請し、非課税証明を役所の子育て支援窓口に提出したため、本人の退院までに助産制度の利用を適うことができた。
ベビーは3,886gで出生。母体が糖尿病であったために小児科入院としたが、軽い黄疸があった程度だった。
児?パートナーの保険に加入できた。乳幼児医療証も発行されたので、ここでの未収金は免れた。
退院間近になり、本人と面談した際に保健師から指導を受けて育児物品を揃えたか尋ねたところ「オムツない」と返答あり。そのため小児科医から最低限必要な物品は揃えないと退院は許可できないと話すと、パートナーはその場では反論せず、MSWや女性産婦人科医に向かって「勝手に子どもを施設に入れるつもりか!」等と騒ぎ立て、クレームを延々と話し続けるといった行動があった。
MSWに対するクレーム時にパートナー自身の過去として、薬物での逮捕歴があること、結婚歴や育児経験もあるといった話があった。
本人は日本語での日常会話に支障をきたさず人懐こい性格であったが、公的な手続き等はパートナーに依存している印象があった。彼女には『RINK すべての外国人労働者とその家族の人権を守る関西ネットワーク』なら自身の言語で相談できるはずだから、パートナーに頼らず今後の在留資格について相談するよう情報提供をした。
病状的に引き止める事由もないため、止む無く数日の母児同室で本人の育児手技を確認し、その後の保健師等による地域の見守りを必ず受けることを条件にして退院許可された。
役所側にも入院中の経過は随時申し送りをし、母児の見守りを児童相談所も含めて地域で見守りをしてもらえることとなった。
【MSW所感】
MSWと病院事務員を始めとした病院側の努力によって新生児医療についての経済的支援と地域からの支援を何とか提供できたケースといえる。しかし、妊娠40週になっての紹介だったため、時間的余裕がなく、母体の医療について完全な経済的支援を取り付けることができなかった。結果として未収金が発生している。
本人は基本的に相談できる人が周囲にいないため、パートナーに依存的にならざるを得ない状況に見えた。
保健師からは家も綺麗にして家事をしていると聞いているので、相手や周囲に相談できる環境に恵まれていれば、こういった状況に陥らずに済んだのかもしれないという印象がある。
一方のパートナーは、口先ばかりで必要な手続きや準備はせず、それを指摘されるとすぐカッとなり自制がきかない印象だった。
このパートナーが将来ベビーや本人に暴力をふるう可能性は否めず、この母児にはつかず離れず、かつ長期にわたる継続的な支援が必要だと感じた。
【事例5】
未受診妊娠歴、無保険、車中分娩、児童相談所、母子健康手帳未取得、里親
37歳、2経産、未受診飛び込み分娩(過去に飛び込み分娩2回と自宅での流産1回あり)、来院時無保険で母子健康手帳も未取得。
<経過>
未受診状態で陣痛が始まって他医(婦人科のみ)を受診したが、産科がないということで当院に紹介された。実母の運転する自家用車で移動中に分娩となってしまった。当院到着時には、へその緒がついたままの状態だった。ベビーは様子を見るため一旦小児科入院となったが、幸いなことに病状に問題はなかった。保険がないということで、MSWが本人と面談した。普段は事務として就労、妊娠29週まで正社員で社会保険を持っていたが、パートとなり保険の手続きを怠ったと話された。預金なく、パート収入11万円/月のうち家賃に7万円/月かかるので生活に困窮しており、ベビーを養育できないので里親か乳児院へ預けることを希
望すると話される。
まずは保険確保の必要性があったため、実母へMSWより連絡し、本人と早急に国保や出生届等申請に行くように促した。
出産育児一時金は、『被保険者資格喪失後6ヶ月以内の出産、加入期間が1年以上』に該当していたので、社会保険での出産育児一時金が利用出来た。
一方で住所地を管轄する児童相談所にも連絡し、ベビーの退院先についても早急の対応を求めた。児童相談所も上の子どもの乳児院入所で関わった経緯があったケースだったため、早々に本人と面談し、最終的にベビーを里親に預けることに同意を取った。
ベビーの退院先は乳児院入所だったものの、1ヶ月少し経った頃に児童相談所から里親が見つかって慣らし保育を開始したと報告を受けた。
【MSWの所感】
妊娠について誰にも相談することもなく、飛び込み分娩を何度も当院で繰り返していたケース。このケースは里親へつなげるには時間があまりにも短かったため、一時的に施設入所となっているが、MSWが積極的に関わることによってベビーが将来的に安定した生活が送れるようにできたのではと思う。ただ、飛び込み分娩を度々することを思うと、卵管結紮など、今後の避妊についての対応を十分にできなかったのが悔やまれる。
【事例6】
中学生、母子健康手帳未取得、パートナー、特別養子縁組制度
初診時週数:34週、母子健康手帳未受領
未受診だった理由:若年(中学生)で本人自身が妊娠に気づいていなかった
受診につながった理由:実母が本人のお腹をみて驚き、産科受診に至る。
<経過>
自宅より遠い施設での分娩を希望され当院を受診。実母とともに初診。
中期まで本人も実母も全く妊娠に気が付いていなかった。
妊娠初期には嘔気、食欲不振があり、内科受診などされるが、心の問題だろうと様子を診るようにいわれていたとのこと。体調不良が続くため学校は休みがちであった。中期頃より食欲が戻り、そろそろ学校へと思っていた矢先、本人が食後「ああお腹いっぱい」と出したお腹をみて母がまさかと思い近医産科受診し、中絶できない時期であることを知る。その後は一歩も外出せず自宅内で過ごすように家族で話し合ったとのこと。実母曰く「どうしたらいいのかわからない」状態のまま日が過ぎていき、母子健康手帳の取得も思いが至らなかった。受診は人目を気にして連れて行けず、妊娠に気づいてから当院受診まで2か月かかった。
パートナーは家族ぐるみの付き合いがある家庭の高校生。パートナー側への認知は希望せず、パートナー家族へも誰にも口外しないことを約束させている。
初診時よりプライバシー保護を約束し、サポートを得るためにも地域保健センターに関わってもらう事の必要性を説得する。今後の本人の人生を考える上でも地域での相談先が必要と説得し、保健センターへの関与をお願いする。
実母には葛藤があり未受診に至った気持ちはわかるが、無事に出産されるまでの妊婦健診の必要性を説明し、以降は実母同伴のもと受診は途切れなかった。
出産後は実父母が実子として育てたいとの希望、手続き相談があったため、出生届、戸籍、特別養子縁組制度について地域保健センターを通して手続きを行うように支援した。
無事出産。入院中は実母付添い、母乳は止めた。退院後2週間健診、1か月健診で母児の健康状態確認後、児の養育の援助も含めて地域保健センターにフォローを依頼している。
<医療機関が介入したことで良かった点>
・本人および実母へ介入することを心がけた。
・プライバシーを保護しながら必要最小限の関連機関に関わりを依頼することで、実母の信頼を得ることが出来た。
【事例7】
未入籍、パートナー、DV、貧困、異父兄弟、継父、刑務所、児童虐待、住民登録と実生活の居住地が異なる
初診時週数:18週、母子健康手帳未受領
初診時年齢:21歳 未入籍、入籍予定なし。
未受診だった理由:パートナーからのDV。経済的理由(パートナーがすべてお金を管理している)
<経過>
未婚、経済的理由(パートナーがすべてお金を管理している)もあり、妊娠に気づいていたが受診できなかった。実母に相談するが実母も受診は不要と、援助せず。
本人の実家は実母が離婚を繰り返し、本人は5人兄弟の第1子。実母のパートナー(以下継父)から子供たちへの身体的虐待もある家庭で、異父弟は継父からの虐待を受け施設入所中であった。継父から逃れるためと実家の経済的な困難もあり、本人は実家ではなくほとんど母方祖母の家で生活していた。パートナーと知り合い家出していたが、継父が刑務所に入所したことをきっかけに母方祖母宅へ戻ってきて近所である当院を受診した。
パートナーとは元彼と一緒に行った旅行先で知り合い、意気投合して大阪にもどってきた。パートナーは九州出身、離婚歴が3回あり、子どもも複数いるが全く養育はしていない。複数いる子どものうち一人は元妻の虐待で死んでしまったと、あっけらかんと話す。生活保護と日雇いで生計を立てている。
パートナーの元から戻った後しばらくは祖母宅に居住し、妊婦健診も受診するが、祖母が体調崩し入院したことをきっかけに、パートナーからの呼び戻しに応じてパートナーの元に戻り、その後28週過ぎる頃よりふたたび未受診となる。未受診となってもなんとか連絡がついていたが、34週から38週まで(パートナーが受診させないため)まったく連絡が取れなくなる。本人が電話をもっていないため、毎日のようにパートナー、実母へ電話をかけ、本人の無事の確認と受診を促す。本人は住民票をパートナー宅→実家→祖父母→パートナー宅と移動させており、38週時点では転出届を出したままどこにも転入届を出していない状態であった。
はじめは援助に消極的であった実母も、所在が確認できなければ捜索願を出してほしい旨伝えると、パートナーからのDVを心配し、本人を探しパートナーの元から自宅へ連れ戻した。実母のサポートでその日のうちに母方祖母宅の住所へ転入届を出し、助産申請手続きも行う。38週再来院時は浮腫み、血圧上昇がみられていた。以降は実母同伴の定期的な受診が続けられ、本人の居住地はパートナーに知られないように対策を施す中、無事出産される。
退院後は母方祖母宅にて母子二人で生活をする(頼りにしたかった母方祖母は病状進行しターミナル状態に)が、時折実母が育児サポートをするとのこと。退院後2週間健診、1ヶ月健診で母児の健康状態確認、母乳のみで問題なく養育できている。パートナーからの連絡もなく、本人からも連絡を取るつもりはない、赤ちゃんは保育所へ預けて自分は働き、お金が少したまったら家を出て、二人でやっていくつもりと話す。
<関係機関が介入したことでよかったこと、今後の関わり>
・本人をサポートすると同時に実母にも援助を働きかけた。
・本人の住民登録と実生活の居住地が異なり、実生活している居住地(パートナー宅の住所)を明かさなかったため、介入が入りにくかった。
・DV対応について具体的なアドバイスが出来た。
・実家との関係性を保っていた保健師へ、本人への介入を依頼できた。
・母方祖母の体調不良にて育児援助者がなくなったため保育所入所の手続きに結び付けた。
・継父の出所までに児と本人の生活の基盤を作る必要があるため、女性自立支援の案内も含め、本人に社会資源を利用していくことを勧めている。
【事例8】
未入籍、貧困、パートナー、無職、助産券、日雇い、母子健康手帳未取得
初診時週数:36週、母子健康手帳未取得
初診時年齢:39歳 未入籍、入籍予定なし。
未受診だった理由:未婚。妊娠に気づいていたが経済的理由で受診できなかった。甲状腺機能亢進症もあったが、経済的理由でフォロー中断されていた。
<経過>
本人は高校生の息子とパートナーの3人暮らし。パートナーは無職。本人のパートで生活していたが、妊娠に気づいてパートを辞め無職となり、以降、生活費は息子のアルバイト代を当てにする暮らしで、経済的余裕が全く無く、受診したくて焦る気持ちはあったが市のサポートがあることも知らず受診できなかった。
パートナーに日雇いの仕事があり、給料が入ったので近医産科を受診した。甲状腺機能亢進症も未管理のため、すぐに当院を紹介され受診。最終月経より36週診断、受診時収縮期血圧180mmHgを超えており、安静と翌日入院の指示となる。地域へ援助を広げることのメリットを説明、初診受診後すぐに地域保健師の介入を依頼し、母子健康手帳習得と助産申請の手続きを案内する。
近くに弟家族が住んでいるとのことだが、未婚のパートナーとの関係があり、相談や頼ることはできないとのこと。パートナーも頼りにならず、高校生の息子が唯一のサポートと話す。
当院初診の翌日入院する。入院時血圧130−140/80−90mmHgも、入院の当日深夜血圧230を超え、甲状腺クリーゼ症状発症、児心音低下し緊急帝王切開となった。肺水腫症状強く人工呼吸器管理となる。緊急対応にて実母、弟夫婦に連絡をとり、妊娠の事実が知れるところとなる。本人の状態が安定した後、児の出生届と同時に入籍、弟夫婦からの経済的サポートも少し得られた。経済的な問題についてはMSWよりパートナーへ、市の相談窓口を紹介した。
その後病状は徐々に回復し、本人も児も問題なく経過した。
退院後、1か月健診で母体の健康状態確認後、定期的に甲状腺機能亢進症のフォローを行っている。児の発達のフォローも新生児科にてしばらく続く。
<関係機関が介入したことでよかったこと、今後の関わり>
・本人は妊娠初期に母子健康手帳を交付願いに行ったが、医療機関受診後に、との案内を受けたと話す。
・市のサポートがあることも知らず孤立していた状況であったが、多様な社会資源があることを案内できた。
・相談しづらく、連絡を取りにくかった実家や弟夫婦にも介入を依頼出来た。
・本人は現在、次子妊娠中であるが、初期から当院へ相談に来てくれ、未受診は防げている。
【事例9】
未婚、独居、生活保護、孤立、精神疾患、乳児院、パートナー、助産券、自己退院
28歳、未婚、2回経産、未受診、独居、生活保護受給中、支援者なし、精神疾患
2年前に第一子出産時は生活環境等が劣悪だったために、乳児院に保護入所となっている。パートナーは第一子と同じであるが、パートナーは他県在住(新幹線で1時間半くらい)で本人宅をいったりきたりしていて不安定な関係である。
生活保護CWが妊娠に気づき、近医に受診をすすめ、妊娠26週で初診。養育の希望あり。
第一子が保護されているため、本人は関係機関の介入は拒否。生活保護CWが唯一保護費支給日にコンタクトがとれる状況。
生活保護CWから本人へ今後養育していきたい気持ちがあるならば、健診をうけること、自宅の清掃をすること、携帯電話をもつこと、必要物品をそろえること等の条件を提示。CWの再三の指示で健診は継続したが当院(分娩予定機関)への受診は第一子保護になったことから“また保護されてしまう”と拒否しており、最終健診までを近医でおこなった。分娩予定直前になり生保から助産制度の申請を促しているが本人が申請窓口に行かず未申請のままであることが判明。本人の所得確認のほかにパートナーの所得確認が必要なことも申請の妨げになっていた。
関係機関のカンファレンスに当院が参加、状況の把握ができた2日後に救急搬送で来院され分娩にいたった。当院の訴えと関係機関の働きかけで助産制度を例外措置として対応していただけることになり、分娩後生保CWが来院し申請を行った。
分娩後養育行動等にも不安が残る状況であったが、本人から「こどもを育てる環境が整っていないので迎えにいけるようになるまで児を乳児院に預けたい」という希望があった。
分娩翌日その申し出があってから帰宅願望を訴え、養育指導も受けることを拒否した。
子ども家庭センターに連絡し来院していただいて乳児院の入所手続き等をおこなった翌日本人が病院からいなくなり、自己退院となった。出生届は未記入のまま院内に残されていたので生活保護CWに委ね、後日自宅張り込みをしてもらった。児は乳児院に預けられた。
<関係機関が介入したことでよかった点>
・唯一生活保護のCWとつながっていたので妊娠を気づき、関係機関、事前に情報共有し支援し健診を継続することができ飛び込み分娩や自宅分娩を防ぐことができた。
・自宅で養育するための条件を提示し指示していたため、本人自身が今の環境で養育することは無理だと判断することができた。
・助産制度が本人の申請に基づくものであったが、関係機関各署からの意見等によって当該部署から出向いて申請をとりにいく対応に切り替えてくれた。
また事後申請での受付を認めてくれた。
・分娩前よりカンファレンスを行っていたことで子ども家庭センターへの連絡、対応がスムーズだった。
【事例10】
未婚、貧困、住所不定、助産券、社会貢献事業
36歳、未婚、3回経産、家族問題、経済的問題
本人が「お金がない、出産費用がない、家をでないといけないので住居をさがしたい」と役所に相談し児童福祉課が介入。受診状況の確認と社会貢献事業の申請が通るまで外来費用を保留にしてほしいと病院に連絡がはいった。
仕事をやめ収入がなくなったので両親を頼って同居しているが、両親から経済的に支援を受けることが難しく妊娠の事実も伝えていない状況であった。
前夫との間に高校生になる子どもが2人おり、前夫がひきとっているが、前夫が再婚をしたことで本人を頼って本人のところに出入りをするようになった。その子どもたちが夜中に騒いだり家を出入りしたりして迷惑をかけるため両親から出て行ってほしいといわれていた。
健診の通院には車を利用していたが、車検が切れ維持できないため廃車にし、社会貢献事業がタクシー券を交付してくれ受診にはタクシーで来院した。
本人から家族へ妊娠の事実を告げることができず役所の介入で、両親に妊娠の事実を告げた。実母は受け入れる姿勢であったが実父は反対していたため本人の転居の意向は強く、他市で府営住宅を申し込み住民票を移した。
分娩予定までの期間も短くガスコンロや鍋やポット、エアコン、冷蔵庫などの家電製品などの準備はできておらず、また携帯電話も料金が支払えないことから使えない状態になっていた。社会貢献事業のお金でプリペイド携帯を持ってもらった。
助産制度の利用においては現在同居している父親が課税されていることや、居住実態のある自治体と住民登録されている自治体(以下、住登地)が異なっていたので問題となったが、転入先の自治体が申請を受け付けて適応してくれた。
分娩後入院中育児行動に大きな問題はなかったが、3時間毎の授乳と決めたらその間に子どもが泣いても授乳はしない、など柔軟な対応にかけるところがあり一人で養育することには不安が残ったため住居地、住登地、当院から分娩後しばらくは実家にて過ごすように促し、母児ともに実家に退院となった
<関係機関が介入したことでよかった点>
・社会貢献事業でタクシー券を交付してくれたことで受診の継続ができた
・介入がなければ本人から両親に妊娠の意向を伝えられなかった
・同居家族がいるが今後支援が必要であることを加味して助産制度を適応してくれた
・支援者がいる住居へ退院することができた
【事例11】
若年、無保険、外国籍、住居不定、シングルマザー、DV、生活保護、継父、不登校、自立援助ホーム、医
療券、要保護児童対策地域協議会
17歳 若年 無保険 シングルマザー 外国人 住居不定 援助者なし 親からのDV 未受診
妊娠:26週 初診
実母(外国人)が再婚し、A区で生活保護受給しながら実母・継父・弟と一緒に暮らしていた。実母・継父から虐待を受けており、在留資格が切れた実母が母国へ帰国後、継父に家を追い出され友人宅を転々とする生活となった。高校は不登校、妊娠してから中退、夜の仕事をしていたこともある。経済困窮のため妊娠には気づいていたが受診できず、中学校の担任教諭に勧められ妊娠26週で当院受診。生計は友人や中学校の担任教諭を頼り医療費・食費などに当てていた。パートナーも外国人で妊娠を告げると連絡が取れなくなった。
A区と現在の居住地であるB市の見解の違いにより支援も思うように進まなかったため、こども相談センター、A区保健福祉センター(以下センター)の子育て支援室・地域保健活動によりケース会議が開催され何度も本人と話し合い、その結果C区の自立援助ホームへの一時保護が決定し入所に至る。妊娠40週で陣痛発来し入院す。
妊娠40週、正常経腟分娩、男児、アプガースコア7/9。
自立援助ホームのスタッフとC区センターの関係者等に見守られ、自立に向けて育児を行っている。
<経過>
妊娠26週 初診、ハイリスク妊婦で産科外来からMSW介入の依頼あり。直ちにMSWからA区センターの子育て支援室担当者に連絡入れ経緯と情報入手:A区センターで母子手帳取得。妊娠25週:入国管理局にてビザ紛失のため外国人登録証明書を発行。こども相談センター・保健師・子育て支援室が連携、助産施設か保護施設(母子寮など)を検討していたが、A区は住民票住所地に居住実態がないため、行路扱いにしようとしたが、行路扱いにはならず、現在の居住地のB市で生保の申請してもらうことになった。前日本人と面談が行われ、B市が管轄となることを本人に説明。B市役所の地域福祉家庭児童相談室にA区センターから
情報提供された。
受診後本人と面談、内容は継父と実母からDVを受けていたことやその後実母が永久に日本に戻れなくなり本人の生保も打ち切られた。継父から「家から出て行け」と言われ、行く当てもなく友人宅を転々としている。所持金もなく困窮していたが友人や中学校の担任教諭が生活費を負担してくれ当院受診でき、なんとか日々の生活を送っているというものであった。前日センターで話し合いされた内容について本人は納得していなかったが、A区から連携されているので、翌日B市役所の生活保護窓口に相談に行くように伝えた。
MSWからA区センターへ面談内容を情報提供する。
妊娠27週 診察後、本人・助産師・MSWで面談:B市役所へ相談に行ったが「外国人登録証明書の住所地のA区が保護の担当となるべき、A区センターへ行きなさい」と相談員に言われ帰されたと言う。MSWからA区センターへ本人の話(A区とB市の食い違い)を伝え、「B市とA区に見放された」と怒っている本人に、再度A区センターの担当者に会うよう説得する。
翌日A区センターに連絡:A区センターとB市役所のやり取りを聞き管轄がどちらになるのか話し合い、やはり住居が定まらないケースなので外国人登録証明書の住所地のA区で保護してもらえないか依頼する。
本人は理解力が低く自分は親からも行政からも見捨てられてるという思いが強く話がうまく伝わらないようである。本人への対応としてわかりやすく説明することを関係者に依頼。
さらに翌日 A区センターからMSWにセンターで生活保護のCW・保健師・子育て支援室・本人と面談したが本人が一時保護施設や寮に対して悪いイメージをもっており拒否している、強制的に保護することは出来ないとの回答あり。
同日受診後、本人・MSWで面談:本人から今日の経緯を聞き自分の意思で入所を希望すること、目的によって施設のルールは守らなければならないことを了解しないと次の段階へ進めないことをA区センターに引き続き再度説明。施設入所に関して本人納得し了解したが、1日考えて翌日にはA区センターの担当者に、自分から入所する意思を連絡するように伝える。A区センターへ本人が施設入所の意思表示していること、また本人からも担当者に連絡入ることなど面談内容を情報提供。A区生活保護の継父担当CWから情報入手、継父と本人の話の食い違いを問い、親類等の援助者が継父以外に居るのか、継父は病院での保証人(同意・支払い)になれるか再確認したが継父も親類も保証人にはなれないと回答あり。結果行政による保護の方向でA区・こども相談センターに再度依頼する。
今後の予定)本人がセンターに施設入所の意思表示を伝える→保護施設を探す→住所が決定→生活保護申請→保護決定後医療券発行
妊娠29週 A区センターから施設入所の意思を本人に確認できたと連絡あり。
受診後、本人・MSWで面談:先月B市の友人宅は出て、現在D市の友人宅に居り施設決定まで住む予定だと言う、担任教諭が医療費の支払いし未収金はなし。
妊娠30週 MSWからA区センターに前日の面談内容を伝える。
妊娠32週 こども相談センターからC区にある自立援助ホームに保護決定したと連絡はいる。
4日後 A区センターから翌日自立援助ホームのスタッフと本人面談予定、当院への通院が遠くなるが本人が当院で出産希望しており、このまま継続診療依頼の連絡あり。今後担当となるC区センターの子育て支援室・DV担当・こども相談センターにはA区センターから情報提供し連携・フォローの依頼済み。
翌日自立援助ホームに入所。
さらに翌日こども相談センターから児童福祉法による医療費の請求書を受け取る。本日分より適用となるため医療費の自己負担なしと連絡入る。
受診後、本人・MSWで面談:ベビー準備物品・食事・入院時の方法・出産の付き添いなど話し合い。産科医療保障制度の申し込み、外人登録証明書の住所変更、C区センターで助産制度の申請行う。本日より施設入所医療証適用。
以降も受診後、毎回本人と面談し陣発時の対応、入院の準備品・育児準備品の再度確認をしていき、A区センターと自立援助ホームと連携し入院時の対応など話し合った。
妊娠39週 入院となる。
妊娠40週 男児出産、母子ともに問題なし。CWに生保の手続き依頼。
MSWからC区センターの保健師と子育て支援室に、出産の情報提供、退院後のフォローならびにホームとの連携を依頼済み。保健師による訪問と助産師による専門的家庭訪問でフォローする予定。
産後4日 こども相談センターからMSWに出産前日で一時保護委託が終了、翌日から生活保護に切り替わると連絡あり。本日から母児同室開始、評価後問題なければ翌々日午前中退院予定。
産後6日 こども相談センターに経緯を報告。ホームのスタッフが迎え退院となる。
産後1ヶ月 MSWからC区センターの保健師に情報提供、家庭訪問の情報入手:育児、愛着形成もできており問題はないが、育児が慣れない上に児の発達が早いのでしんどそう。ストレスを抱える母のために助産師のサポートやホームのスタッフが児を預かり気分転換に出かけるなどフォローをしている。料理も自炊しておりなんとか頑張っているとのこと。
児の1ヶ月健診にホームのスタッフと来院、少し疲れた表情だが母子ともに元気で特に問題なく育児に専念しているとのこと。MSWからC区センターへ情報提供。
母の1ヶ月産褥健診に来院、本人元気にしていると笑顔で報告してくれた。
【MSWの所感】
本人は妊娠期間中、住まいを転々としていたため、A区、B市とも管轄ではないと回答があった。関係機関と連携できるように問題を訴えたがA区、B市それぞれの見解が違っており、保護に至るまで困難なケースであった。最終的にA区の子育て支援室が中心となり解決の方向へと進んでいった。未成年、外国人、援助者もいないなどハイリスク要因全てが該当するケースであり、物的社会資源と人的社会資源、また本人の孤独と怒りを抱えたメンタル面のフォローも必要であった。初診から1ヶ月健診までの4ヶ月間毎回受診後本人と面談を行い、常に関連機関と情報共有を行う時間を要した。
施設決定後はA区からC区へと連携できC区での手続きもスピーディーに対応できたことはよかった。本人は「親も役所も自分が外人だから見捨てるんだ」と半ば投げやりになったこともあったが担任教諭や友人の存在、自立援助ホームのスタッフが親代わりとなり支えられ心強かったと考える。そして要保護児童対策地域協議会での子育て支援室の役割の重要性が再確認できた。このケースからフォーマルな社会資源はもちろんのこと、インフォーマルな人的社会資源が一組の母子を助けるということを痛感し、複数の行政区が関係する場合や居所不定の状況下で管轄区を決定していくことや行政とスムーズな連携を行うことの難しさを感じた。
【事例12】
未婚、離婚、外国籍、パートナー、覚醒剤、逮捕、乳児院、未収金、貧困
39歳、経産婦、シングル、無職、外国人。第1子は21歳、大学生、母国在住。
名古屋から来阪し、パートナー(非正規雇用)と同棲。入籍予定なし。パートナーの貯金を切り崩して生計をたてている。
初診は妊娠29週。母子手帳、妊婦券、予約票を置いたまま初診料の支払もせずに帰宅。その後電話や手紙で本人に来院を促すも応答なし。初診から2ヵ月後にようやく来院したが、その後も受診拒否あって来院せず。妊娠39週で陣痛発来し入院す。
妊娠39週、吸引分娩、女児、アプガースコア5/8。
入院前に開かれたケース会議にて、現在の住まいが7畳程度のワンルームで生活スペースが2畳分しか確保できていないこと、また、パートナーに覚醒剤使用歴および3度にわたる逮捕歴のあることが判明。女児の尿検査をしたところ覚醒剤反応あり。
養育環境が整えられていないこと、また、養育者として不適格と判断され乳児院へ職権保護される。
<経過>
妊娠29週が初診であったが、診察室を出るなり携帯電話で誰かと話をしながらそのまま病院を出て行ってしまった。妊娠31週に受診予約が入っていたが、この日は来院せず。未収金が発生したばかりか、たいせつな母子手帳を病院に置いたままにしているという事態に驚いた医事担当者が後日電話をして本人に来院を促したが「今日、(支払に)行く」と応えるのみで、結局は来院することはなかった。
妊娠32週にMSWが保健福祉センターと連携し、訪問して直接本人に受診を促してほしいと依頼。妊娠33週に担当保健師が本人の自宅を訪問し、どうして受診しないのかと尋ねたところ「予約日を忘れていた。翌日、受診する」と返答したが、翌日になっても本人が病院に姿を見せることはなかった。MSWが本人とようやく面談して話を聞けたのは妊娠34週のことである。この面談時に、本人が経済的にも困窮しており、育児に相応しい環境も整えられていないことが判明。そこから保健師だけではなく子育て支援室のスタッフも関わるようになっていた。その後も定期的な受診をしなかったため、何度も本人に電話をしたが不通。このままだ
と飛込み出産になる可能性が高いと思われ、MSWから産科病棟や新生児室にも本人について事前に情報提供をした。
妊娠37週に本人がパートナーと共に来院。受診後、より詳しい事情を知りたいとまずパートナーと面談をしたが、その間に本人は痺れを切らして先に帰ってしまったため、結局本人との面談はかなわなかった。妊娠38週にはパートナーと共に来院し、受診後医師よりただちに入院するよう勧められたが強い拒否を示し、激しい口調で抵抗したものの、妊娠38週の入院を決めた。ところが、この日も本人は病院に姿を現すことはなかったのである。
予約時間を過ぎても姿を現さなかったため、MSWがパートナーに電話でほぼ1時間おきに連絡を取り、早く来院するよう促したが、曖昧な返事を繰返すのみで、そのうち電話にも出なくなってしまった。それでもMSWと保健福祉センター双方で、諦めずに毎日電話を鳴らし続けたのである(保健師は朝な夕なに自宅を訪問したが不在であることが多く、インターホン越しにパートナーと会話をしてどうにか存在が確認できたのみ)。
結局39週に陣痛発来してパートナーと共に来院、出産した。今までいったいどうしていたのかとMSWがパートナーに尋ねたが、「いやぁ、いろんなことがありましたよ」と意味ありげなことを言いながら申し訳なさそうにするものの、肝心なことには口をつぐんで判らずじまいであった。
ケース会議は入院が予定されていた日と、出産した翌日の2回にわたって行われた。担当保健師はじめ、子育て支援室、こども相談センターからも参加を願った(こども相談センターへは37週にプライマリーシートを既に送付していた)。1回目のケース会議では児を連れて自宅に帰る可能性も検討されたが、2回目のケース会議で児の職権保護は揺るがぬものとなった。
児が保護されたのは出産9日後のことであった。児への愛着も見られていたため、保護を告げられると激しく抵抗し暴力に訴えるのではないかと懸念して警備体制を強化。当日はたいへん緊迫した雰囲気が病院内を覆ったが、こども相談センターの担当者が面談室で説明した際には粛然としており、涙を浮かべながら退室して、そのまま足早に離院した後ろ姿が今も忘れられない。
【MSWの所感】
本人が来院し、面談を重ねることによって初めて病院は妊婦自身が抱える問題を理解・共感し、支援の手を差し延べることができる。しかし本人が受診そのものを拒否し、病院に姿を現さなければ当然ながらリスク要因の抽出は不可能であり、なす術がない。本人は初診を含め分娩までの期間、僅か4回しか受診していなかった。しかもこの間、面談して聴取できたリスクは経済的不安と養育環境の不備のみである。地域においても情報収集・共有には困難を極めた。担当保健師が自宅訪問しても不在であったり、面会を拒否されることが専らだったためである。のちに警察が介入するほどの事件性を帯びていたにもかかわらず(本人は後に逮捕、拘留された)、本人たちが薬物使用の事実を巧みに隠しおおせていれば、果たしてどうなっていたであろうか。本人は児への愛着もあり、育児手技においても問題はみられなかったのである。
ケース会議は地域の担当保健師、子育て支援室担当者、こども相談センターからの参加を願った。パートナーがかつて生活保護を受けていた(不正受給が発覚して打ち切られている)ことから、前任のケースワーカーの知るところとなってパートナーの薬物使用歴および逮捕歴が明るみになったものの、本人が使用しているという確証は得られなかった―児の尿検査を実施するまでは。この結果が得られていなければ、病院としては児を本人たちのもとへ帰さざるを得なかったであろう。
未受診妊婦であるというだけでもリスクは計り知れないほど大きなものである。それを前提に、「来院することを頑なに忌避するほどの理由は何だったのか」という見えざる要因を、限られた時間のなかで、しかも偏見や先入観を抱かずに、本人の人権を尊重しながらリスク要因を抽出することがいかに困難であることかを痛感させられたケースである。
【事例13】
風俗勤務、両親蒸発、孤立、シングルマザー、パートナー、住所不定、母子寮
24歳
2ヶ月前に大阪に出てくる。(それまでは東京在住)
仕事はデリバリーヘルスをしていたが解雇された。
両親は蒸発して音信不通。
前夫(事実婚)との間に2児あり。2児を連れて家を出たが育児できなくなり東京の施設に入所させている。引き取るつもりはない。
今回の児の父親であるパートナーは前夫とは別だが、そのパートナーは妊娠が判明してすぐバイクの事故で亡くなった。
定住所はなく梅田や京橋のホテルを転々としている。
母子健康手帳はもらっているが、保健師との連絡はとっていない。
妊婦健診のため医療機関を受診したが、保証人がいないので対応できないと言われ傷つきそのままどこも受診できずにいた。
<経過>
救急搬送にて来院、当日出産。
国民健康保険には加入しているが、現在その住所地には住んでおらず、ホテルを転々としている状況で、今後仕事につける見込みもないことから本人は福祉の世話になりたいと希望。また今回の児は自分で育てていきたいと、母子寮への入所を希望する。
緊急入院保護業務センターに連絡し、行路申請を行い、母子寮入所の希望を伝える。当初国保の資格があったことから、母の入院費は対応できないと言われたが、業務センターの担当者と区役所の国保の担当者が直接話し合い、全面的に行路で対応することとなる。
出産後2日目
業務センターの担当者が面接に来る。生活保護の申請と母子寮入所の申請について話し合いを行う。しかし、母子寮はすぐには空きがないため、いったん母のみケアセンターに入所し、母子寮の手配ができ次第母子一緒に母子寮へ入所することとなった。
ケアセンターへの申し込み、母子寮への入所申し込みは業務センターから行ってもらう。
出産後3日目
母のみ退院し、ケアセンターに入所。
出産後7日目
母子寮入所可能となり、母の迎えにて児退院、母子寮に入所。
【MSWの見解】
このケースでは行政の窓口が緊急入院保護業務センターのみに統一されており、区役所(国民健康保険や母子寮)への問い合わせを直接行ってくれたことでスムーズな対応が可能となったと思われる。
【事例14】
風俗、シングルマザー、孤立、無保険、母子健康手帳未取得、貧困、生活保護、母子寮
38歳
2年ほど前から会社(風俗業)の寮に住んでいるが仕事ができないため出て行かなくてはならない状況。
住民票はA県。
実家はさらにB県。18年前に男児出産。実家で両親が実子として養育している。
家族とは音信不通状態。
無保険。
母子健康手帳の受け取りなし。
既往にバセドウ病あり、受診途中でやめている。
<経過>
救急搬送、当日出産(1940g)
無保険、所持金なしのため本人は生活保護受給を希望。また、児はいずれ引き取って育てたいと思っているが、現状では育児困難なため一旦は施設入所の方向で進めることに。
出産後1日目
生活保護申請について保健福祉センターに連絡。
児の施設入所について子ども相談センターに連絡。
音信不通であった実家に本人より連絡をとる。
出産後3日目
実家より実母来院。本人とMSWで面接を行う。
実母より、実家で本人と児を受け入れたいが、すぐには難しいとの意見がでる。
出産後4日目
保健福祉センターに本人、MSWで訪問。
母子健康手帳の受け取り。
生活保護の申請。
本人退院後に行き先がないことから本人のみケアセンターへの入所を手配し、児は乳児院入所で進めることになったが、本人は母子寮への入所希望もあり、本人が退院した後に結論を出すこととなる。
出産後5日目
子ども相談センターの方来院、乳児院入所について面接する。念のため乳児院入所の同意書に記入するが、最終判断は退院後に再度面接を行い判断することになった。
出産後6日目
本人のみ退院、いったんは会社の寮に戻り、週明けに保健福祉センターでケアセンター入所の手続きをとることとなる。
本人退院後は、週に1回から2回のペースで児の面会に来ている。
行政の窓口は保健福祉センターの生活保護担当CWとなり、母の意向確認。最終的には母子寮入所をすすめることとなり、生活保護担当CWから申し込みを行う。
出産後51日目
母のお迎えにて児退院し、母子寮入所。
【MSWの見解】
行政窓口として保健福祉センターが中心となり、児の退院先についても臨機応変な対応を行ってくれたため、定住所なく、無保険という困難事例であったが、母児の意向を尊重したよい結果につながったと思われる。
【事例15】
外国籍、未婚、パートナー、救急搬送、トイレ出産、
22歳 外国人大学生、未婚
2日前から日本に旅行で来ており、ホテルに滞在中。
日本語は全く通じない、何とか片言の英語が通じる程度。
パートナーは同国人。すでに別れており連絡はとっていない。
<経過>
ホテルのトイレで出産、臍帯切断処理を行い、胎盤娩出後に当院に救急搬送。
当初より「子どもは日本において帰りたい、両親に言うと怒られるので連絡は出来ない」との発言がある。
子ども相談センターに連絡するが、日本では対応できないので同国の領事館に問い合わせてほしいと返答される。
同国の領事館に電話連絡。領事館としても対応しかねる、まずは帰国の手続きを取るしかない、と返答される。帰国の手続きをとるために領事館を訪問する必要がある。また、同国の両親には連絡を取る必要があるため、領事館から連絡をいれてもらうこととなった。
出産後2日目
同国の領事館の担当者が病院に来院。本人と面接を行う。本人と児の出国の手続きに際して用意する必要書類を伝えてもらう。実母は来院できないこと、医療費はクレジットカードで支払うことが決まる。
母の気持ちも徐々に落ち着きを取り戻し、自身で実母に電話を行っている。また児の面会にも行くようになっている。
出産後6日目
MSW同行し、必要書類をそろえて同国の領事館を訪問。児のパスポートの申請手続きを行う。児のパスポートは航空チケットを持って再度領事館を訪問し、受け取りとなる。病院に帰院後、航空チケットをとる。
出産後9日目
MSW同行し、同国の領事館を訪問、児のパスポートを受け取る。一度病院に帰院後、空港へ出発(当院の助産師が同行)、退院となる。
【MSWの見解】
このケースでは母が外国籍であったため、手続き方法が全く分からず、また母とのコミュニケーションもうまくとれなかったが、同国の領事館の担当者の対応がよく、分からないながらもスムーズに手続きが進んだ。しかし、母と児にとって本当にこれが最適な方法であったのか、疑問に思うところもある。また、子ども相談センターの対応はあまりに不親切としか言いようがない。
【事例16】
母子健康手帳未取得、未入籍、風俗、パートナー、住居不定、助産券、女性自立支援センター
初診時週数:妊娠28週、母子健康手帳未受領
初診時年齢:20歳 未入籍、入籍予定なし。
未受診だった理由:未婚。妊娠に気づいていたが継続を迷い受診できなかった。
<経過>
0経妊0経産、本人は高校卒業後家出し、性風俗産業で働いていた。居住も店内だったり、友人宅などを転々としていた。当時付き合っていたパートナーもいたが、風俗の仕事をしていたので、父親は定かではない。妊娠に気付いたが、どうしようか迷っているうちに受診の機会を逃していたとのこと。市役所に相談に行ったら、病院へ行くように言われ当院を受診した。実家は近隣だが、実父母とは高校卒業後全く連絡を取っていないので、頼るつもりはない。現在は友人の家に居候しているが、いずれは出ていかなくてはならない。などあっけらかんと話す。居住地を確定し、助産制度申請などを促すため、女性自立支援センターの利用などを提案する。
その後女性自立支援センターへ入居するが、決まりごとの窮屈さと寂しさを理由に、半日で無断退所してしまう。結局住民票は友人宅に移し、友人宅で生活をしながら妊婦健診には定期的に通うようになった。のちに判明した事として、友人宅とは元パートナーの実家で、元パートナーには彼女(16歳)がいて妊娠し入籍した。彼女と自分は友達関係で、お腹の赤ちゃんは同じパートナーだと思う。自分は家事担当で、彼女も一緒に生活することを望んでいる。4か月ほどの差で生まれるので、赤ちゃんが生まれたら一緒に育児するつもり、パートナーの実母も一緒に住んではいるが、一切かかわりなく会話もないので、育児は自分と彼女が協力し合って頑張る、と話す。話の通り、元パートナーと彼女も間もなく受診となった。パートナーは日雇いの仕事、仕事がない日は収入がない状態。
経済的な基盤のない中で、ままごとのような話をする本人と友人、元パートナーへ健診のたびに育児のイメージをつけるよう指導をする。保健センターへは友人宅のある地域と実家のある地域の双方へ情報を伝え、出産前からの訪問を依頼し、育児環境の確認と調整をお願いした。本人には緊急連絡先の提示の必要性を繰り返し、病院から実家への連絡の承諾を得る。看護師から実母へ数回連絡を入れ、出産時の来院を促した。
出産後に実父母来院し、兄弟の面会もあった。退院時には元パートナーと彼女が迎えに来て、友人宅へ帰宅するが、2週間後に本人が自ら児を連れて実家へ戻った。実家では何もなかったように本人と児を受け入れ、実質的な養育は実母が行っている。住民票も実家住所へ移し、育児援助介入もスムーズに移行できた。
<関係機関が介入したことでよかったこと、今後の関わり>
・本人に細やかに介入できたことで、相談の窓口を広げることができた。
・友人などの狭い範囲の情報で行動をしていたが、多様な社会資源があることを案内できた。
・相談しづらく、連絡を取りにくかった実家にも介入を依頼できた。
・本人の友人も当院へ相談に来てくれ、未受診は防げた。
【事例17】
母子健康手帳未取得、未入籍、未受診妊娠歴、パートナー、DV、風俗、卵管結紮
初診時週数:妊娠38週、母子健康手帳未受領
初診時年齢:38歳 未入籍、入籍予定なし。
未受診だった理由:前児も未受診出産、今回も計画的未受診。
<経過>
3経妊3経産、前回未受診足位にて緊急帝王切開。上の子どもたちへのネグレクトで地域保健センターより要支援介入ある家庭。生活保護家庭、パートナーからのDVあり。パートナー65歳、実父65歳、8、4、2歳の子どもたちとの6人家族。子どもの世話は主に実母が子どもたちを養育していたが(昨年他界され)現在は実父が行っている様子。本人は性風俗産業で最近まで働いていたと話す。
地域保健センター担当保健師より、未受診情報あり。保健師から受診を促していたが、かわされ続けていた。一度本人から予約の電話が入ったことをきっかけに、病院から予約日に受診しなかったことを問い合わせる電話を入れ、再三受診を促し、ようやく受診にこぎつけられた。
初診時、妊娠38週相当(不正確)足位のため当日入院、翌日帝王切開となった。
出産後、児への愛着行動あまり見られず、自分本位な言動多かった。上の子どもたちも要支援ケースとして介入あり、本児も保育所入所も含めて地域保健センターへ介入依頼をしている。
<関係機関が介入したことでよかったこと、今後の関わり>
・直接本人に受診を促すことができた。
・産科医師より本人に両側卵管結紮術の説明を行い、同意を得られた。
【事例18】
母子健康手帳未取得、失業、助産券、卵管結紮、1か月健診未受診
初診時週数:妊娠36週、母子健康手帳未受領
初診時年齢:28歳
未受診だった理由:本人は中絶を望んでいたが夫は継続を希望、迷っているうちに受診のきっかけを逃した。
<経過>
地域保健センターが未受診妊婦であることを把握していたケース。地域保健センター担当保健師より受診を促されていた。初診予約を取ったが予約日に受診されず。病院側より受診しなかったことを問い合わせる電話を入れ、再三受診を促し受診にこぎつけられた。
3経妊2経産、夫、8歳、2歳、との4人家族。今回妊娠判明時、夫が失業したこともあり、本人は中絶を希望していた。しかし夫が継続を強く望み、迷っているうちに6カ月を過ぎてしまったと話す。夫からのDVあり。当院初診後助産制度申請を促す。
初診受診後も次回より未受診、病院より本人に電話入れ受診を促す。結局出産までの受診は初診日と入院日の2回のみであった。
既往帝王切開後の選択的帝王切開。本人に卵管結紮術の説明をし、同意を得る。
出産後児を「かわいい」との発言あるが、部屋に児を置いたまま病棟の外に出るなどの行動があった。退院後2週間健診、1ヵ月健診ともに連絡なく未受診。病院より本人の携帯電話に連絡入れるが出ず、留守伝言入れて受診を促す。夫に連絡を入れるが夫も所在を把握していない。地域保健センターへ依頼し、保健師からも連絡を入れて受診を促す。産後49日目1ヵ月健診として受診される。児の体重増加は良好で、清潔にされていた。産科の診察後、経済的な不安や夫にはサポートを全く期待していない事、両側卵管結紮術を受けたことで、「本当に妊娠の可能性はないのか」などの質問などがあったが、自宅で上の子と過ごしているとの話あり、今後は地域保健センターへ介入依頼し当院の参加は終了となる。
しかし産後3ヶ月目、夫から「母親が出て行ってしまって困っている」と電話が入る。単なる家出ではなく、一度出て行ったあと、再度荷物を取りに来ていなくなったこと、1週間ほど前から8歳、2歳、本児3か月の子どもを夫一人で見ていたが母子健康手帳もなく困り、どこを頼ったらいいかわからず、とりあえず病院へ電話したと話す。現在夫は就業しており、サポートのない中、無認可保育所を利用しながら何とかやっているとのこと。地域の担当保健師に連絡を取り、介入を依頼している。夫は施設の利用は望まずやれるところまで父子家庭で頑張りたいと話している。
<関係機関が介入したことでよかったこと、今後の関わり>
・直接本人に受診を促すことができた。
・産科医師より本人に両側卵管結紮術の説明を行い、同意を得られた。
・未受診時、本人だけでなく夫へもアプローチしていたことで、夫にも“病院に相談しても良いのだ”という認識が生じ、困った時に連絡してくれたのではないかと思う。
児には水腎症があり、泌尿器科フォロー対象となっている。小児科受診時、連携を取り、情報収集に努め、その情報を地域保健センターと共有し介入に結び付けていきたい。
7.結果の考察
【医学的問題】
医学的問題は当初から『妊婦健診受診さえしてくれたら…』、『病院でさえ産んでくれたら…』母児の予後はかなりの改善が期待出来ると考えていた。骨盤位分娩で後続児頭が娩出出来ずに死産となった事例などは、医療介入さえあれば、元気に産まれたであろうとの思いを噛みしめずにはいられなかった。今回、4年分の新生児の予後の推移を見ると改善が見られていた。データの不備、不明例の多さを考慮しても、改善の方向性は感じ取れる結果が得られた。5分後アプガースコア(≦7)、NICU入院、新生児合併症は年次推移で大きな改善が見られたと考えている。
| 2009年 | 2010年 | 2011年 | 2012年 | |
|---|---|---|---|---|
| 5分後アプガースコア(≦7) | 9.5% | 9.5% | 3.2% | 2.3% |
| NICU入院 | 31.7% | 27.8% | 23.1% | 19.5% |
| 新生児合併症 | 33.6% | 7.4% | 6.8% | 5.3% |
ただし、改善したといってもNICU入院は依然として高い。これは、情報不足から念のため入院という可能性もあるが、やはりハイリスク児であることには間違いが無い。そうではあっても、分娩周辺早期から医療介入があったケースでは長期予後はいいことが期待出来る。
母体合併症としての感染症が少なからず存在していることは忘れてはならない。特に“飛び込み出産”の場合、母体感染症の確認は後日にならざるを得ない。胎児、新生児、医療従事者の感染対策がとられなければならない。社会的問題のうち特に、違法薬物、違法行為の環境下では母体感染率は高くなる事が予想され、今回も実証された事になる。
医学的問題の多くは医療機関への早期の受診であればあるほど改善が期待出来る。本調査結果の推移をみても大阪の種々の取り組みが成果をあげ始めたことを感じ取れる。出産周辺での健康問題の改善は進み始めたのであろうが、依然として周産期死亡率は高い。成果を上げたとしても、何が、どの部分が効果的であったかの実証は困難である。調査そのもので周産期医療関係者の意識が高まったのか?行政から医療機関への紹介がスムーズになったからなのか?相談体制の確保が良かったのか?妊娠SOSが良かったのか?妊婦健診公費負担金の増加が効果をあげたのか?いろいろ考えることは出来る。そうなると、今後の施策の方向性、比重のかけ方などが課題であろう。
そうした問題の対策とは別個に育児懸念は一層強く実感するようになってきた。周産期医療としては一定の効果?(実績)が出始めたとしても、育児懸念はこれからであろう。未受診妊娠のその後を見ても、自宅で、突然死亡例が複数報告されている。但し、事件性はなしとされている。しかし、直接の加害性は無く、法律的には問題が無くとも家庭環境、成育環境として不適切な部分は無かったのか?という疑問を感じずにはいられない。子どもの成育環境改善という観点に立てば、児童虐待防止とは異なった施策、対応が見えてくるように感じる。問題点であるのかどうかも含めて今後の課題であろう。
【社会的問題】
未受診妊娠調査の当初の目的は《医学的問題なのか?》、《社会的問題なのか?》であった。これまでの調査で両方であることは明らかにできた。その上、《児童虐待》との関連性にも踏み込めた。すなわち《児童虐待死亡事例》の背景因子と大いなる類似性があることを示した。さらに、未受診妊娠・児童虐待は世代を超えて連鎖していること、同胞例での連鎖があることも示された。
短期的な社会問題としては、昨年と同様であるが、
・救急搬送事業を使ってしまう
・妊婦健康診査事業が活かされない
・行政サービスにおいて人的・経済的負担を増加させる
・医療機関に医療以外のボランティア的負担・経済的負担を強いる
・子どもの養育が出来ない:未戸籍、里親、乳児院、虐待
・統括的対応はどの職種・部門が担当すべきか?
・母体・家族を含めての精神科的ケアの充実
・望ましい家庭・成育環境とは?
などの問題が浮き彫りになっている。今年度も強調したいのは妊婦の自己責任という見方をしては問題は解決しない。せめて、子ども達に大きなしわ寄せが及ばないように見守り、支援することが求められる。妊婦が子どもにとっての加害者にならないように支援体制を構築する必要がある。当然、医療関係者の努力のみでは達成は困難である。社会が『未受診妊娠』は社会問題であるという問題意識を共有していただけるよう希望するものである。
[子ども虐待による死亡事例等の検証結果等について 第8次報告]から
児童虐待と未受診妊婦の関連性は前回報告書でも触れている。2012年8月の《子ども虐待による死亡事例等の検証結果等について 第8次報告》においても引き続き、未受診妊娠の背景と死亡事案の背景の類似性について言及している。今回の報告書にも多数の関連事案を報告している。
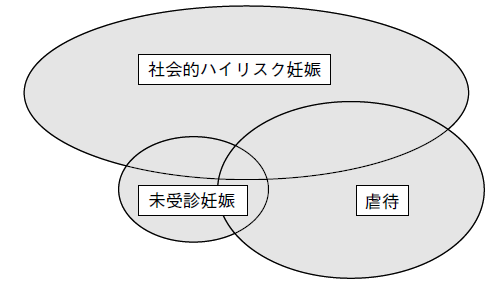
私見ではあるが、社会的ハイリスク妊娠、未受診妊娠、児童虐待はお互いにイコールではなくオーバーラップの関係と考えている。
以下に報告書からの表を紹介する。実に0日・0か月死亡は89名(20.4%)に及ぶ。0日死亡とは出生当日の死亡である。
| 区分 | 人数 | 構成割合/437人 |
|---|---|---|
| 総数 | 437人 | 100% |
| 0歳(再掲) | 193人 | 44.2% |
| 0か月(再掲) | 89人 | 20.4% |
| 0日(再掲) | 76人 | 17.4% |
0日・0か月死亡を防止出来るとすれば、周産期医療関係者が中心となった対応をとるしかないことが理解出来る。
以下に0歳の月例別死亡数を示す。
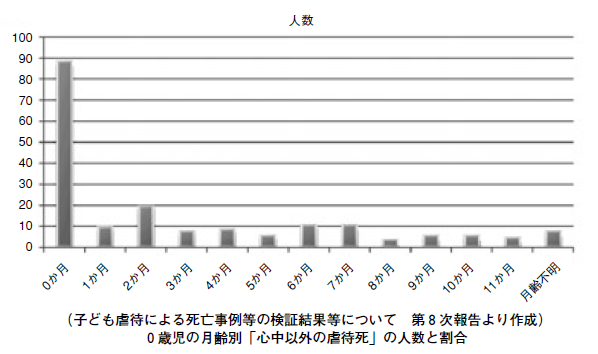
これを見ても1ヶ月健診までに亡くなる子ども達は周産期医療の関与が大切だと言うことがよく理解できる。
以下には0日・0か月児事例の加害者を示す。出生当日の死亡が最多であるのだから、予想されることではあるが、実母が圧倒的に多い。未受診妊娠のまま飛び込み出産ならば生児を得ることは出来ても、そうでなければ、この表に加わることもあることになる。妊婦をこのような加害者にしないためにも妊娠中の支援の必要性を再認識するものである。
| 区分 | 人数(0日) | 構成割合(0日) | 人数(0か月) | 構成割合(0か月) | 人数(合計) | 構成割合(合計) |
| 実母 | 70 | 92.1% | 9 | 69.2% | 79 | 88.8% |
| 実父 | 1 | 1.3% | 2 | 15.4% | 3 | 3.4% |
| 実母・実父 | 4 | 5.3% | 2 | 15.4% | 6 | 6.7% |
| 不明 | 1 | 1.3% | 0 | 0.0% | 1 | 1.1% |
| 計 | 76 | 100% | 13 | 100% | 89 | 100% |
0日・0か月児事例の出産場所を以下に示す。飛び込み出産にもならないわけであるから、当然ながら、自宅出産が圧倒的に多い。せめて、救急隊要請をしてくれれば、救えた命かもしれない。
| 区分 | 人数(0日) | 構成割合(0日) | 有効割合(0日) | 人数(0か月) | 構成割合(0か月) | 有効割合(0か月) | 人数(合計) | 構成割合(合計) | 有効割合(合計) |
|---|---|---|---|---|---|---|---|---|---|
| 自宅 | 51 | 67.1% | 78.5% | 4 | 30.8% | 30.8% | 55 | 61.8% | 70.5% |
| 自宅以外 | 14 | 18.4% | 21.5% | 0 | 0.0% | 0.0% | 14 | 15.7% | 17.9% |
| 医療機関 | 0 | 0.0% | 0.0% | 9 | 69.2% | 69.2% | 9 | 10.1% | 11.5% |
| 不明 | 11 | 14.5% | ― | 0 | 0.0% | ― | 11 | 12.4% | ― |
| 計 | 76 | 100% | 100% | 13 | 100% | 100% | 89 | 100% | 100% |
次に、0日・0か月児事例の実母の状況(複数回答)を示す。まさに、我々の未受診妊娠調査と多くが重なっている。
| 区分 | 人数(0日、76人) | 構成割合/76人(0日) | 人数(0か月、13人) | 構成割合/13人(0か月) | 人数(合計、89人) | 構成割合/89人(合計) |
|---|---|---|---|---|---|---|
| 望まない妊娠 | 58 | 76.3% | 4 | 30.8% | 62 | 69.7% |
| 精神的問題あり | 4 | 5.3% | 4 | 30.8% | 8 | 9.0% |
| 経済的問題あり | 18 | 23.7% | 2 | 15.4% | 20 | 22.5% |
| 若年出産経験あり | 29 | 38.2% | 8 | 61.5% | 37 | 41.6% |
| 過去の遺棄あり | 13 | 17.1% | 1 | 7.7% | 14 | 15.7% |
以上のデータから、“未受診妊娠”と“児童虐待”背景の類似性を指摘することが出来たと考える。従って、未受診妊娠は、その後の児童虐待を念頭に置いた懸念を地域コミュニティに接続することが大切である。
【現時点での大阪の取り組み】
厚労省からは平成23年以降通達が出されている。
- 厚生労働省雇用均等・児童家庭局総務課長・母子保健課長(平成23年7月20日)
各都道府県児童福祉・母子保健主管部(局)長宛
「児童虐待防止対策の推進について」 - 厚生労働省雇用均等・児童家庭局総務課長、家庭福祉課長、母子保健課長(平成23年7月27日)
各都道府県児童福祉・母子保健主管部(局)長宛
「妊娠期からの妊娠・出産・子育て等に係る相談体制等の整備について」 - 厚生労働省雇用均等・児童家庭局総務課長・母子保健課長(平成23年7月27日)
各都道府県児童福祉・母子保健主管部(局)長宛
「妊娠・出産・育児期に養育支援を特に必要とする家庭に係る保健・医療・福祉の連携体制の整備について」 - 厚生労働省雇用均等・児童家庭局総務課(平成23年10月20日)
各都道府県児童福祉・母子保健主管課宛
「日本産婦人科医会が実施する『妊娠等について悩まれている方のための相談援助事業』について」 - 厚生労働省医政局総務課長(平成24年2月9日)
日本産婦人科医会会長宛
「妊娠等の悩み相談窓口」という表現は医療法(昭和23年法律第205号)第6条の5第1項第8号に該当する事項と考えられるため、広告することは可能。 - 厚生労働省雇用均等・児童家庭局総務課長・母子保健課長(平成24年11月30日)
各都道府県児童福祉・母子保健主管部(局)長宛
「児童虐待防止等のための医療機関との連携強化に関する留意事項について」
これは医療機関と自治体要保護児童対策地域協議会(要対協)の連携強化を要請しており、産婦人科医師の要対協への参加を求めている。
以上の経緯の中で、大阪産婦人科医会は平成24年9月1日から『安心母子の委員会』を中心として『妊娠等の悩み相談援助事業』を開始した。
開始時点ではおよそ70施設が参加している。今後広報活動も行い、参加施設の増加も図っていく予定である。この事業によって妊娠期間を健やかに過ごし、安心・安全な出産を迎える妊婦さんが1人でも増えることを期待している。
その他の事業は以下の通りである。
・産婦人科一次救急搬送体制
・産婦人科診療相互援助システム(OGCS)
かかりつけ医のない妊婦から救急隊要請がなされた場合には、産婦人科一次救急搬送体制事業(大阪府医師会)によって当番病院(毎日3施設)が受け入れている。この制度によって未受診妊婦の受入は格段にスムーズになった。このシステム運用に際しては、加盟病院の多大なる犠牲的貢献無くしては成り立たない面があることを付記しておく。この事業の成果は月間100件の時間外救急隊要請をもれなく受け入れている。当然ながら、時間外の未受診・飛び込み出産は年間30件程度ではあっても受け入れている。ただ、通常の母体搬送ではなく、医療情報も無い、緊急性の高い、社会的ハイリスクの妊娠・出産であるから、受入施設の負担は大きい。
OGCSは大阪全体の周産期医療の中核をなしており、一次医療機関、行政からの相談事案の受入を行っている。無診察での出産を未然に防ぐために日夜協力体制をとっている。事実今回の報告でも94.8%はOGCS加盟病院での出産となっている。ただ、少数ではあるものの一次医療機関で未受診妊婦の受入をしていただいている現実は続いており、感謝の言葉しかない。毎年ながら、大いなる社会貢献としての意識なくしては実行できるものではなく、大阪の先生方の善意を感じずにはいられない。
かなりの病院にはすでに虐待防止委員会が設置されている。この委員会は従来、小児科、救急外来を中心に設置されてきた。最近では、妊娠中から『特定妊婦』として保健センターに連絡するケースも増えつつある。但し、妊婦に関しては児童虐待が目の前で現実に発生しているわけではない。出産後の育児不安を医療関係者が危惧するものである。あくまで児童虐待の予測・危惧である。従って、『特定妊婦』の定義、取扱い方は今後の課題である。危惧で『特定妊婦』として同意なしに通告することは医療人として葛藤が生じる。法律には書かれていても誰が『特定妊婦』の判断をして、通告なのか?連絡なのか?同意はあるのか?ないのか?など実際の現場では大きな問題点が残されている。それでも事例報告をご覧頂ければ理解していただけるが、現場は対応するしかないし、対応しているのである。関係各位の献身的支援で成り立っている妊婦相談事業と言える。医療機関のボランティアの対応には限界もあるし、適切かどうかも反芻しての毎日である。行政の主体的介入を大きく望みたい。
【今後の課題】
妊婦相談体制はまがりなりにも構築されつつある。医療機関未受診妊婦にも《妊娠SOS》がある。しかし、昨年度も指摘したが、出口問題のほとんどは進展が見られない。妊娠前半期の望まない妊娠に関しては、人工妊娠中絶が選択肢として挙がってくる。人工妊娠中絶にしても経済的問題がある。分娩は未収金で終わることは事後承諾的には存在する。しかし、未収金と事前に分かった上で人工妊娠中絶(多くは中期)を行う施設はあるのだろうか?希望した妊娠終了が出来ずに、妊娠継続した場合はどうなるのであろうか?多くは、育児放棄となってしまう。母児同居の育児が良いのであろうが、児童虐待に繋がるならば、何のための妊娠継続、安全なお産、母児同居なのであろうか?関係者が努力して、最後に児童虐待に行き着くとしたら、我々の目指す所はどこにあるのか大いなる疑問にぶつかってしまう。前年度も感じた『周産期医療関係者は児童虐待予防の推進力になれるのか?』という命題に突き当たってしまう。当面、否定的な解答は考えずに前向きに対策を考えて行く。まず、育児環境を支援するすべての関係各位との情報共有を考えたい。『特定妊婦』あるいは要支援妊婦の出産後は継続的支援を退院までに決めておかねばならない。24時間連絡は受けとめる、せめて、2週間健診を母児共に行うなどからはじまるが、出産後当面の経済的安定の確保、育児支援、褥婦のこころ・精神の安定など生活全般に渡る支援体制が必要である。しかし、現実には医療従事者がそこまで、支援しなければならないのか?出来るのか?疑問である。乳児健診につなぐ3か月目くらいまでの道筋をたてることができればいいのであるが、現実には大変である。
既存の児童虐待防止システム関係者に周産期医療がうまく接続する子育て支援システムは必要であるが、両者共同の話し合いもそれほど進んではいない。個別事例対応を通じてノウハウは蓄積されているが、個人、各施設の善意によるものである。システム構築には行政の関与は不可欠である。
いのちの大切さを実感できる人間形成のためには性教育、人権教育、道徳教育も必須であろう。ただし、全人教育となってしまうと国家事業となってしまい、我々の手に余る。我々の為し得ることは微々たるものかもしれない。しかし、1人でも多くの母児の健康獲得のためには手探りであっても、進んで行くしか無いと考えている。
まずは、産婦人科医師は要保護児童対策地域協議会に属すことを目指したい。そこから、地域コミュニティの中にはいれば、自ずと方向性が見えてくるものと考えている。
8.まとめ
過去4年間の未受診妊娠調査において861例の報告を集積できた。およそ350妊娠に1例の未受診妊娠があったことになる。これほどの規模と期間での調査は全国的にも皆無である。“未受診妊娠”が『社会的問題』であり、『医学的問題』でもあることが実証された。同時に、妊娠・出産の内包する危険性も再認識された。
さらに、“児童虐待”の背景との大いなる類似性の発見にも踏み込めた。その結果、妊娠期からの児童虐待防止をにらんだ『妊婦相談体制構築』に舵を切る役割も担えた。妊婦健康診査公費負担の増額、関係各位の努力にも拘わらず、依然として報告数は増加の一途である。しかしながら、新生児予後の改善の兆しが見えたことは一筋の救いの灯りである。事例報告も関係各位の努力が目に見えるようである。相談支援、育児支援などの課題は残されているが、事例の積み重ねを共有しながら進んでいけそうである。筆者はそう信じている。今後は、課題に対して一歩ずつ現場で対応を積み重ねてゆけば、その結果は必ずや実りある事例蓄積につながるであろう。
9.報告書を終えて
今年度調査期間に大阪府立母子保健総合医療センターにて長らくケースワーカーとして勤務された藤江のどかさんが亡くなられました。大阪の周産期医療におけるMSWとしては草分け的存在で、この調査・報告書作成には欠かせない人でした。訃報に接し、ただただ呆然としてしまいました。ご冥福をお祈り致します。
『来年度には未受診・飛び込み出産が激減した報告書ができることを祈念しつつ稿を終えさせていただきます。』として昨年度報告書を終えました。残念ながら、全く達成出来ませんでした。来年こそは(いつかは?)との思いです。今年度も高木 哲会長、志村研太郎副会長には、この安心母と子の委員会を強力に主導していただきました。大阪府健康医療部保健医療室健康づくり課にも貴重なご助言をいただきました。改めて関係者一同に深謝致します。
この報告書は大阪産婦人科医会会員の先生方の報告用紙1枚1枚の積み重ねの結晶です。毎年の報告にご協力いただき誠に有り難うございます。改めてお礼申し上げます。裏方としてお手伝いいただいた大阪府立母子保健総合医療センター医療秘書である木戸元愛子さんには深く御礼申し上げる次第です。
大阪産婦人科医会
安心母と子の委員会
委員長 光田 信明
このページの作成所属
健康医療部 保健医療室地域保健課 母子グループ
ここまで本文です。

 府庁の組織から探す
府庁の組織から探す