【脊損についての医療的知識】病態(疾患と機能障害のようすと対策) 脊損ケア手帳(平成19年3月31日発行)9ページ
病態(疾患と機能障害のようすと対策)
- 全般
脊髄が傷つくとさまざまな身体機能マヒの症状を起こします。マヒした部分の脱力や運動機能の消失、感覚の低下や消失、しびれや痛み、腸と膀胱の機能低下や消失などです。
特に、表面的な運動機能や感覚のマヒ以上に、内臓(呼吸器、消化器、泌尿器など)や自律神経にもマヒの影響が起こり、後々、本人の医療的自己管理が重要になります。
しかも、これが脊損以外の人には理解できない、心身的にも、時間的(手間的)にも、時には経済的にも大きな負担となり、特に精神的には非常につらい思いをすることになります。
そして、脊損は損傷の位置と程度によって障害の状態が大きく異なります。
頚髄損傷の場合は四肢マヒとなります。特に髄節のわずかな違いが大きなマヒの違いになり、その後の入院治療やリハビリテーションや生活に大きな影響を与えます。特に高位(首の上の方を高い位置といい通常はC5より上)で損傷すると手指だけでなく呼吸筋までマヒするので、時には人工呼吸器が必要になります。
胸・腰髄損傷の場合は、第6胸髄までの場合(高位胸損)は腹筋も背筋も効かないので体幹の保持が困難となり、それより下、第2腰髄までの損傷(低位胸・腰損)と大きな差があります。また、自律神経過反射(脊損ケア手帳19ページ)が大きく現れ、胸郭への影響も現れます。
そして、損傷位置が同じでも、もともと身体のさまざま機能には個人差があるので、症状やマヒや障害の状態がそれぞれに異なって現われます。
また、脊髄神経を傷つけた程度によって完全損傷(完全マヒ)と不完全損傷(不全マヒ)に分かれます。完全マヒは身体が動かないことや感覚を感じないことが問題になり、不完全マヒは身体が少しは動くだけに部分的な不自由さがなおさら苦痛に感じられます。また、感覚が残るだけに、きつい痛みやしびれが問題になります。そしてこれらが、社会生活、特に就労時に大きな困難となりがちです。
さらに、特定しがたい損傷として、脊髄の横断面的な損傷エリアがあります。通常は横断面全域が損傷されて脊髄上部と下部の伝導(連絡)が途絶えますが、損傷の仕方によっては一部のエリアが損傷されず、その場所によって、図3右の脊髄伝導路の一部の機能が健在することがあります。
| 損傷髄節 | 麻痺の状態 | |
|---|---|---|
| 仙髄 | S3−S5 | 膀胱と腸の制御機能の消失 |
| S1−S2 | 脚の脚力低下としびれ(現れ方が個別に異なる) | |
| 腰髄 | L2−L5 | 脚の脚力低下としびれ(現れ方が個別に異なる) 排泄の障害が異なる |
| 胸髄 | T12−L1 | 脚の付け根(鼠径部)より下のマヒと感覚の消失 |
| T9−T11 | 下肢のマヒ。へそより下の感覚の消失 | |
| T5−T8 | 下肢と体幹下部のマヒ。胸郭から下の感覚の消失 腹筋と背筋がマヒするので体幹の保持が困難となる | |
| T2−T4 | 下肢と体幹のマヒ。乳頭より下の感覚の消失 胸部より下の汗が出ない | |
| 頚髄 | C8−T1 | 四肢と体幹のマヒ。頭部(特に額)の汗が出ない 指は動くが、握力が低下していることがある |
| C6−C7 | 手と指がマヒ。手首と腕の部分マヒ ひじの屈曲、突っ張りは可能 | |
| C5−C6 | 腕はわずかに曲げられるが伸展、突っ張りは困難 | |
| C1−C5 | 通常は致命的。救命救急医療で生死が分かれる。 するか、なしには生きられなくなる。 | |
- 表の上位(脊髄では下位)の状態は、表の下位(脊髄では高位)では基本的に含まれる(下位のほうが重篤な)ので、特記すべき事柄がなければ、表の下位では記載していません。
- マヒ等は損傷程度による個別性が大きいので、同じ髄節損傷でも、マヒ等の出現が大きく異なることがあります。上記は標準的な状態です。
- 脊髄を損傷した際には自律神経も傷つけて、運動や感覚以外の機能低下や機能不全が起こります。これが予後に大きく影響します。
- マヒの状態(程度)については通常、次ページのFrankel(フランケル)の分類とその改良で表現されます。
表3 フランケル(Frankel)の分類
※ 分類ランクB・C・Dの各細目は改良フランケル分類
| A | 運動・知覚喪失(完全マヒ) | 損傷レベルより下位の運動・知覚の完全マヒ |
|---|---|---|
B | 運動喪失・知覚残存(知覚のみ) | 損傷レベルより下位の完全マヒ。感覚はいくらか残存 B1.触覚残存(仙髄領域のみ) B2.触覚残存(仙髄だけでなく下肢にも残存) B3.痛覚残存(仙髄あるいは下肢) |
C | 運動不全(非実用的)【歩行できない】 | 損傷レベルより下位の運動機能がわずかに残っているが、実用性がない C1.下肢筋力1,2(仰臥位で膝立てができない) C2.下肢筋力3程度(仰臥位で膝立てができる) |
D | 運動不全(実用的運動)【歩行可能】 | 下肢筋力4から5まであり、歩行できそうだが、急性期のため正確な判定困難 屋内の平地であれば10メートル以上歩ける(歩行器,装具,杖を利用してよい)が、屋外、階段は困難で日常的には車椅子を併用する 10メートル以下の歩行であればC2と判定 杖独歩例:杖、下肢装具などが必要であるが屋外歩行も安定し車椅子不要。中心性損傷例:杖、下肢装具など不要で歩行は安定しているが、上肢機能が悪いため、入浴や衣服着脱などに部分介助を必要とする 筋力低下、感覚低下はあるが独歩で上肢機能も含めて日常生活に介助不要 |
E | 回復(正常) | 運動・知覚マヒ、膀胱直腸障害などの神経学的症状が認められない。 深部反射は亢進してもよい。 自覚的しびれ感はあってよい。 |
※ 膀胱機能は包含せず.(通常D以上では自力排尿である)
※ 左右差のある場合には,左右各々を評価する.(左B2,右C1など)
参考 脊髄損傷の及ぼす身体的影響
- 脊髄損傷の及ぼす身体的影響
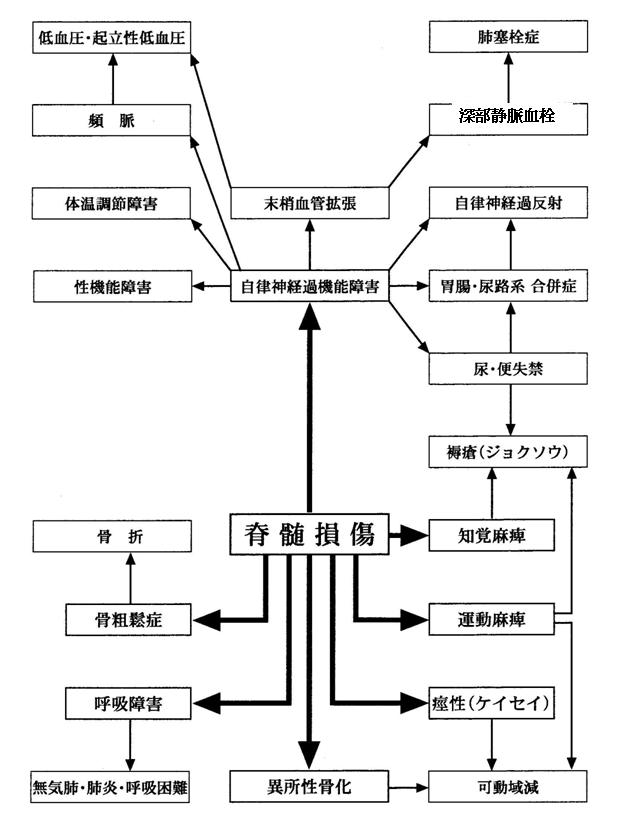
- 社団法人全国脊髄損傷者連合会発行 ピア・マネジャー養成テキストより
主な症状
- 知覚マヒ
脊損になると、受傷した髄節以下に明確な皮膚面の知覚マヒが起こります。損傷髄節とその感覚支配域は図4と図5を参照してください。
- 感覚は、内外の刺激に対応する受容器でとらえて感じること。
- 知覚は、感覚からの情報で状態を把握して分別すること。
脊髄動物の感覚神経は、中枢神経の脳や脊髄から分枝した順序で、鼻や口から始まって肛門周辺部へと順に位置づけられています。図5の四足獣肢体でみる髄節性支配を参照してください。
なお、感覚には、視覚、聴覚、触覚、味覚、嗅覚などがありますが、脊損になると、体性感覚という表在感覚(皮膚知覚)と、深部感覚(骨や関節、時に筋肉や筋など体内で感じる知覚)と、一部の内臓にある内臓感覚(臓器感覚)が影響されます。
表在感覚は皮膚表面の感覚のことで、触覚(触れた感じ)、温覚(暖かさ)、冷覚(冷たさ)、痛覚(痛さ)などのことで、最も影響を受けます。
深部感覚は位置感覚や運動感覚などで、運動覚(関節の角度など)、圧覚(押さえられた圧迫を感じること)、深部痛(骨や肉の部分に感ずる痛み)、振動覚(骨に伝わる振動)などのことです。
内臓感覚は内臓に分布した神経のことで、内臓の状態(動き、炎症の有無など)を様々な神経活動の情報として感知するもので、身体の生理活動に伴う食欲・空腹感・渇き感・悪心・尿意・便意・性欲などと感ずるものと、内臓の異常を痛みや圧迫感・膨満感などとして感じるものがあります。しかし、いくつかの神経要素が総合的に働くためにはっきりと場所を特定して感じるものではなく、またしばしば体表の特定部位に関連痛などを伴うことがあるものなので、脊損の場合は個々人の身体的状態によって機能したり機能しなかったりします。
いずれにしても、感覚がマヒすると、身体のコントロールに支障が起こるのはもちろん、身体の異常を発見するのが遅れて、骨折、ねんざなどの骨格系の異常、盲腸炎などの内臓器疾患の症状、褥瘡(床ずれ)や皮膚面の傷などの発生に気付かないまま、誤った手当をして、こじらせたり、死亡につながったりすることがあるので、本人がまず注意すると共に、脊損専門医以外の医師の診察を受ける場合には、感覚がマヒしている状態についてはっきり伝えることが必要になります。
- 医師への連絡にはこの脊損ケア手帳の記録用紙を活用してください。
日常においても、本人がマヒしていることを失念して、手足の位置を勘違いして物に引っ掛けたり、車いすの前方に脚を落として引っ掛けたり、タイヤのスポーク(車輪の放射線状の針金部分)にはさんだり、痛みがないので、例えば自動車運転のために車いすを車内に引き込む方法で車いすを自分の身体の上を通すときに肋骨[ろっこつ]を押さえすぎてひびを入れるなど、無理をしないように注意する必要があります。
また、やけどについては神経質な注意が必要です。特にストーブや焚き火で知らないうちに足先やひざ小僧など先端になっている部分をやけどする例や、車いすに乗っているときに湯飲みなどを車いす座面上の股の間に挟んでやけどする例、炊事場や洗面台で(麺をゆがいた熱湯など)の熱湯排水でやけどする例、時には風呂場でシャワーや蛇口からの熱湯を洗い場に流して脚やでん部をやけどするなど、また、電気毛布や暖房便座などを長時間使用したり、夏季の炎天下に駐車した車両のシート座面や特に床ずれ予防のためのクッション類に熱がこもったまま利用したりした場合にも低温やけどになることがあります。さらに、炎天下の山や海などの紫外線の強い所で長時間車いすに乗っていると、ひざ小僧から大腿上部(前部)がひどいやけどになったりするなど枚挙にいとまがありません。十二分に注意してください。
図5 四足獣肢体でみる髄節性支配
- 四足獣肢体でみる髄節性支配
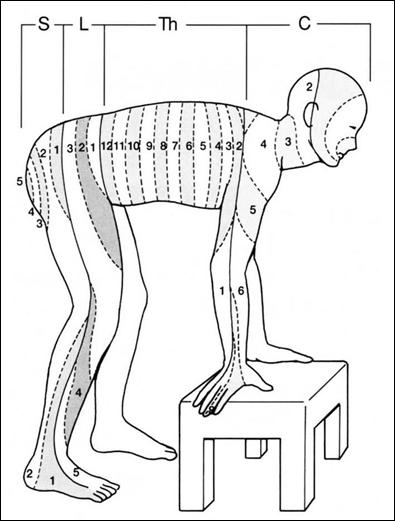
- 生活の再構築を必要とする人の看護1・中央法規出版
図6 皮膚表面の髄節別の感覚域
- 皮膚表面の髄節別の感覚域
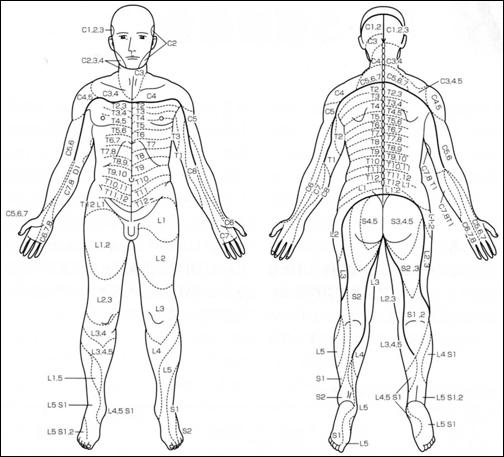
- 脊髄損傷の看護 セルフケアへの援助・医学書院
- 原典
- 小野田英也:外傷性脊髄損傷患者のADL自立状況
- 神奈川リハビリテーション病院紀要17,p.47-48,1990.
運動マヒ
損傷した髄節以下の筋系(筋肉)は、すべて最初は弛緩性[しかんせい=ゆるむこと]のマヒになります。その後、高位(概ねT6より高位の)損傷では痙性マヒになります。痙性マヒの強さは個別性が大きく、不完全損傷ほど強くなります。T7以下の場合の多くは弛緩性のマヒが続きます。
運動機能については、おおまかに見ると、頚髄損傷では上肢、下肢、体幹の機能を失い、胸髄損傷では体幹と下肢、腰髄損傷は下肢の機能を失います。しかし、皮膚の知覚障害ほど鮮明に異なってはいません。
運動マヒでは、それぞれの損傷髄節部位によって少しずつマヒ域が異なります。また、損傷の様子・程度でマヒの状態が異なります。そのため同じ髄節の損傷でも個々に障害の状態が異なり、対策も変わります。
基本的にマヒした筋肉を鍛える[きたえる]ことはできません。しかし、残存している筋肉が衰え[おとろえ]ないように適度の筋力強化を行うことや、マヒに関わらず全身の関節等の可動域を保持するストレッチは非常に大切で習慣化しなければなりません。特に、頚損の場合は損傷後に健在な筋力が低下してしまうとその回復が困難になるので早期に筋力訓練を行う必要があります。
また、女性や高齢者はもともと筋力が弱く、リハビリに必要な基礎的な体力が不足しがちです。まず筋力訓練から始めなければなりません。
なお、ごくまれに、訓練の早期にマヒ(髄節)筋にある程度の回復が見られることがあります。これは安静期間に脱力していた筋力の回復と見られています。
下表のZancolli(ザンコリィ)の分類は、「上肢に整形外科的機能再建術を行うための指標」として作成されたものです。頚髄の各髄節を細分化してあるので頚損の機能評価にも利用されています。特に、改良型はC5からC7にかけてのマヒ筋について細分化した分類を示しています。
表4 改良Zancolli分類(頚損のレベル判定法)
| 髄節 | 運動の状態、支配筋の機能評価 | 期待できる生活状況 |
|---|---|---|
| C1,2 | 僧帽筋、胸鎖乳突筋など。頚部筋0 | 24時間人工呼吸利用 |
| C3 | 頚部筋は動くが、横隔膜は完全マヒ | 睡眠時のみ人工呼吸利用 |
| C4 | 横隔膜は動くが、三角筋0 | 顎電動車いす利用 |
| C5A | 上腕二頭筋1から3 | 電動車いす利用、全介助 |
| C5B | 上腕二頭筋4,5 | 普通車いす利用、全介助 |
| C6A | 手根伸筋1から3 | 部分介助 |
| C6B1 | 手根伸筋4,5で上腕三頭筋0 | |
| C6B2 | 手根伸筋4,5で上腕三頭筋1から3 | 移乗動作可能 |
| C7A | 上腕三頭筋4,5 | 車いす利用の日常生活動作ほぼ自立 |
| C7B | 指伸筋3以上 | |
| C8 | 指屈筋3以上 | 車いす日常生活動作自立 |
| T1 | 骨間筋3以上 | 尿路障害のみ |
※ 頚損のレベル判定を、8筋(僧帽筋、胸鎖乳突筋、三角筋、上腕二頭筋、指伸筋、指屈筋、骨間筋)の徒手筋力テストで明確にできるようにした。
- 上位髄節で可能なことは下位髄節で可能。
- 上肢機能判定のものなのでT1以下の運動機能判定は別の方法で行う。
表5 機能評価基準
0
完全マヒ
1
収縮触知あるいは観察(検査者が触ったりよく観察して筋の変化がわかる)2
重力を除いての自動運動(すべりを良くした台の上などで動かせる)
3
重力に抗しての自動運動(台に普通に置いたり下げた状態でも動かせる)4
抵抗に抗しての自動運動(引っ張られたり負荷をかけられて動かせる)5
最大抵抗に抗しての自動運動(大きな負荷に逆らって動かせる)NT
検査不能
尿路障害
脊髄損傷に伴う神経因性膀胱[しんけいいんせいぼうこう]と呼ばれる尿路系のマヒ症状です。
脊損になると最初はすべて尿閉[にょうへい]となり、尿を排泄[はいせつ]できなくなります。
膀胱が尿で満杯になっても排泄できずに腎後性腎不全[じんごせいじんふぜん]となる危険性が生じ、放置すると生命が危険な状態になります。そのために留置式カテーテルや間欠的導尿により尿の排泄を確保します。
排尿を司る[つかさどる=仕切る]中枢(核)はS2から3(第2から3仙髄)にあります。この中枢より高位で損傷した場合は核上型神経因性膀胱[かくじょうがたしんけいいんせいぼうこう]になり、膀胱に尿がたまるとそれが刺激になって膀胱が反射性の排尿を行います。しかしこのときに、排尿のための膀胱の収縮と共に、漏れを起こさないようにする括約筋[かつやくきん]が弛緩[しかん=ゆるんでのび]しなければなりませんが、その連携がうまく機能しないために、尿で充満した膀胱内の圧力が高くなり、膀胱の変形や腎障害等を引き起こすことがあります。まずは、何よりも専門医の診察を受けて自分の膀胱の傾向を知ってください。
排尿中枢や、それより下位を損傷した場合は、核・核下型神経因性膀胱[かく・かくかがたしんけいいんせいぼうこう]となり、膀胱が弛緩して、尿が多量にたまるようになりますが、収縮力が弱くて十分に排尿できません。核上型神経因性膀胱でも核・核下型神経因性膀胱でも、ある程度の上肢機能が残存している場合は、間欠的自己導尿(=セルフ・自己導尿)で排尿を行うことが、健康面からも衛生面からも最も良いことが判っています。
なお、尿漏れや失禁のある場合には、核上型神経因性膀胱に対しては膀胱の収縮を抑える薬(抗コリン薬)を用いることでかなりの改善が得られます。核・核下型神経因性膀胱に対しては有効な薬がなく、男性の場合は集尿器を、女性の場合は利用時間の長い場合は必要に応じて留置カテーテルを設置したり、自己導尿と自己設置型バルンカテーテルを使いわけたりすることで対応します。なお、上肢機能が十分でない高齢者や頚損では自己導尿が困難なことが多く、それぞれの条件を考慮して種々の排尿方法から適切なものを選択する必要があるので、専門医と十分に話し合ってください。
尿路管理に限らず、すべての福祉機器や医療機器・用具類は製品の使い勝手の違いや適性(相性)があるので、利用については専門医に相談するか、脊髄損傷者ピア・マネジャー(脊損当事者の専門的相談員:53ページ参照)に相談してください。
腸管障害
膀胱障害と同じように、初期には腸管もマヒしてガスがたまるマヒ性の腸閉塞[ちょうへいそく]状態になり、水分吸収機能が低下して水溶性の下痢便状態になる傾向があり、その後は、便秘傾向になります。
排便の方法については様々な方法があります。自分にあった方法を見出す必要があります。50ページを参照してください。
頚損は便秘傾向になりますが、多くは自律的に腸管が働くことが多いので、排便を習慣化すると意外に管理が楽になります。ただし、ベッド上での横臥位(横向き)などの寝姿では自然な腹圧がかからないためにすっきりと終えにくいので、洋式便器を使用する工夫と習慣が推奨されます。
高位胸損は後述の自律神経過反射で腸管が興奮(緊張)状態になって、便秘より重篤の滞留便になりやすいので、できれば毎日、少なくとも三日以内の排便習慣が必要です。便をやわらかくするために食事内容等への注意も欠かせません。
便を有形にする(穀類の外皮、いも類、豆類、葉菜、根菜、果物類に多く含まれている)繊維質の摂取につとめてください。ただし「板こんにゃく」を切って調理したものは余り影響しませんが、糸こんにゃくは腸内で滞留しやすく摘便でも排出しにくいので避けてください。海藻類も有効ですが、昆布の中でも根昆布や出汁取り後の板昆布も腸内滞留し排出しにくいので注意が必要です。
T8より高位の胸損者・頚損者の多くは、マヒで腹背筋が脱力するので座り姿勢も安定を求めて「すべり姿勢」になりやすく、その結果、腹筋がゆるんだ脊損腹といわれるぽっこりお腹になりますが、腰部を支えて背筋を伸ばした姿勢が腸の動きを良くするので、日常生活においても意識的に背筋を伸ばすことが必要です。排便時の腹部マッサージもお腹を伸ばした状態で行なってください。
低位胸損と腰損は腸管の活動が低下するとともに、腸の機能が自律神経系の影響を最も受けるので、便秘と下痢を繰り返しがちになります。そのため、飲酒やカフェイン分を含む飲料などを含む水分と香辛料の摂取や食事の内容について、自分の身体機能との調整が必要になります。
なお、抗菌剤や抗生物質の服用によって腸内に常在の有用菌が減少したり、常在菌以外の細菌が増殖したりすると大腸炎が起きたり、排便に影響があったりします。必要に応じて有用腸内菌製剤の処方や乳酸菌飲料やヨーグルト類の利用を心がけてください。
いずれにしても、脊髄損傷によって自然な排便は期待できないので、緩下剤、発泡座薬、浣腸、洗腸などを利用することになります。
ウォシュレットの利用も、洗浄水で肛門周辺部への刺激、洗浄などに効果があります。
ただし、長時間の暖房便座の利用による低温やけどや、便座の大きさと臀部[でんぶ=おしり部分]の大きさとの適応に注意が必要です。
また、摘便や浣腸時に手が入るように便座は丸型(O型)ではなく前割型(U字型、馬蹄形)や前縁部分がスクエアの大型のものが使いやすいです。
なお、浣腸や摘便の必要性が高い方、便座上で介護が必要な方は縦長ひょうたん型便座の障害者用便器は高さが低くて踏ん張りやすいので使いやすいです。特に、床ずれ予防として便座にクッション類を設置する場合は形状、大きさ、低さが具合がよくて都合のよい形状となります。
便器近くに小型の手洗い用手水鉢[チョウズバチ]を設置する場合は小型のシャワーを一緒に設置すると便利です。ただし床も耐水や排水に考慮してください。
また、必要に応じて摘便が必要になりますが、摘便は自分にあったコツを見つける必要があります。
特に、胸・腰損は自己摘便の方法を身につけなければなりません。
頚損の場合は、排便を手伝う方(介助者や看護者)との共同作業で方法やコツを把握する必要があります。
また、公的サービスの利用などで手伝う方が頻繁に代わる場合は手順やこつを伝えるために自分専用のマニュアルや手順表を作成して、わかりやすく伝えることも必要です。
また、これらの排便方法によって直腸の変形・変質を引き起こしたり、痔など肛門周辺を傷めたりすることがあります。便をため込まないことや、排便時に無理をしない自分にあった方法を見つけて慣れるしかありません。
高齢者や頚損や排便困難な方の場合は、必要に応じてストーマ(人工肛門/ストマともいう)や、大腸開始部から浣腸液や微温湯[ぬるまゆ]を入れて効果的に洗腸できるようにするための盲腸ポートなどを設置する場合があります。これらの方法は効果が認められていますが、外科的処置が必要なことと、方法と利用する製品との相性があるので専門医にご相談ください。
自律神経機能障害
受傷によって、感覚、運動だけではなく脊髄に平行して密接に連携している自律神経系も同時に影響を受けて、機能低下します。その結果、マヒ域では新陳代謝が不活発となるため、傷が治りにくくなり、また、下記の様々な症状が出たりします。
- 自律神経過反射
- 自律神経の機能不全で、身体や機能に負担がかかると、突然異常な身体反応が起こるものです。
- T6以上の高位胸損と頚損にはきわめて起こりやすく、この状態になると、血圧が上昇し、頭痛、鼻閉塞(鼻が詰まること)、呼吸困難、マヒしている筋肉の痙攣[けいれん=筋肉が発作的に収縮を繰り返すこと]・痙性[けいせい=筋肉がひきつって硬直すること]が誘発されます。また、血圧が急激に上ったり下がったりして命にかかわる危険な状態になるので、速やかに原因を除かなければなりません。
- 原因は、マヒした膀胱の反射機能がうまく働かずに膀胱に尿が溜まり過ぎた場合や、便秘や、排便の間隔があいて便が溜まり過ぎたり、きちんと排便できずに残便が腸管を刺激したりすることや、マヒしている皮膚の表面、特に腹部や大腿骨の内側を刺激することで誘発されます。また、内臓(膀胱や腎臓など)の感染症によっても引き起こされます。
- 特に、傷や骨折や内臓に大きな刺激が加わった場合、外科手術などの刺激に対して極端に反射反応して血圧が急激に上がる場合があります。この場合は、事後に極端に低血圧になったり、更に血圧が危険なほどに上がったり下がったりをくりかえすことがあります。
- 脊損を専門的に診て[みて]いない医師の場合は、この症状に注意していないことがあるので、自律神経過反射を起こしやすい人は、脊損治療以外の他科での診察時には自律神経過反射に留意するように申告しておくなどの注意が必要です。
- 体温調節機能障害
- 高位胸損と頚損は、汗をかく機能が低下・消失します。高位胸損は肩や頭部の汗は出ますが、頚損はまったく汗をかかなくなります。
- 自律神経の発汗中枢があるT4より高位の胸損と頚損は気温が26℃・27℃を超えると欝熱[うつねつ=熱がこもること]状態になり、体温が上昇し始めて38℃以上の異常高体温になります。そのままにしておくと熱中症と同じように危険な状態になります。
- 高位胸損の場合は解熱剤を服用して発汗可能な部位を強制的に発汗させたり、ぬれタオルで手足を拭いたりすることで体温を下げることができます。
- 頚損は汗をまったくかかないので、霧吹きで顔や手足の露出部分に霧を吹きかけて汗の代わりにしたり、アルコール清拭で体温を下げたりしないと間に合わないことがあります。尚、この場合、霧吹きや清拭には冷たい水が効果的です。
- いったん欝熱状態になると、体の芯の体温が上がって、容易に体温を下げられなくなるので、事前の予防対策と身体状態の注意観察と迅速な手当が大切です。もしも高体温状態になれば、水風呂に入れたり、冷たくした飲み物や氷などを与えたりしてください。
- なお、共に季節の変わり目や急激な気温の変化にも体温調整機能がついていきません。暑さと共に寒さについても、基本的に汗腺や皮膚表層血管の機能が低下しているので、反応が遅くなり、体温が低下してから突然大きく身体がふるえだしたりするので予防的保温に注意が必要です。頚損は事前に屋内外の状況に注意して対策をしっかりしなければなりません。
- 寝冷えにも注意が必要です。また、活動中は意外と不注意になり、雨天時や夜間に突然体温が冷え込んだり、日中の照り返しでのぼせたりすることになります。また、寒冷期の屋外での行動や、温水プールを含む水中でのスポーツについても水温による熱損失について注意が必要です。
- 頻脈[ひんみゃく]
- 脈拍が速い状態のことです。脈拍は、普通は身体機能の状況に対応してコントロールされていますが、脊損者の場合は状況に関係なく脈が1分間に100以上と速くなることがあります。脈が速く打ち、息苦しさと、動悸や両手足のしびれを感じることがあります。特に危険もなく手当法もありませんが、他に原因がないか確認しておく必要があります。
- 末梢血管拡張症[まっしょうけっかんかくちょうしょう]
- 自律神経系は、手足や皮膚表層の血管が皮膚温や、気温の寒暖、感情の変化によって、反射的に毛細血管を拡張したり収縮したりすることで血流量を変化させる作用をもっていますが、頚損や高位胸損では自律神経系の機能が低下すると、条件に関わらず基本的に血管が拡張したままになることがあります。その結果、起立性を含む低血圧、頭痛、めまい、動悸、顔面紅潮、下肢の浮腫[ふしゅ=むくみ]などが生じます。
- なお、血管が拡張すると、当初は末梢血管の血流が増えるので手足や皮膚の温度が上昇します。また、極端な場合は他の臓器や頭部への血流が減少してショック状態になることがあります。
- また、頚損の場合は動かせる筋肉が少ないので、この状態が続くとどんどん体温が逃げて、いずれ低体温症におちいって意識がなくなったりこん睡状態になったりするので、体温維持の保温に注意が必要です。
- 低血圧・起立性低血圧(起立性調節障害)
- 末梢血管拡張でも生じますが、臥位[がい=寝た姿勢]から座位[ざい=座り姿勢]などへの身体を起こす動作で、一時的に血液が身体の低位の方向に流れて血圧が急に下がり脳や心臓への血流が減って、めまいや立ちくらみが起こり、時には失神したりもします。また、動悸[動悸=胸がどきどきすること]や吐き気を起こしたりもします。排泄後、入浴後、(満腹の)食後にも起こりやすいので注意が必要です。
- 脊損の神経機能的副次症状なので予防は困難ですが、十分な睡眠をとり、一度に摂取する食事量を減らしたり、朝食後にカフェイン(コーヒーや玉露などの濃い目のお茶2杯分)を摂取したりするのがよいとされています。
- 発生時には、しばらく横になります。車いす乗用時には、後ろにもたれたり背をそらして脚部分をあげたり頭部を低くすると回復します。
- 高位頚損で頻発する場合は、姿勢を変えるときにゆっくりおこなうことや、水と塩分を十分に取ることにも注意してください。
- なお、横になっている時間が長いと生体順応[せいたいじゅんのう=身体が環境条件になれること]でこの状態になれてしまいます。
- 通常の対処法は運動することで血流を戻す機能を強化しますが、脊損はマヒ域の運動ができないので、座位や(機器や補装具を利用した)立位を意識的にとることや、他動的に足・足首・ひざの屈曲、ふくらはぎを下から上へ絞るようにマッサージすることなどで脚部のうっ血を解除することなどで対処します。
- なお、車いすスポーツは全身の血流を増加し、勢いづけるので大きな予防効果があります。
- また、頚損の場合に生じる低血糖症状と間違えない注意も必要です。
- 深部静脈血栓症[しんぶじょうみゃくけっせんしょう]
- 血液は、筋肉の収縮運動で手足の末端から心臓に戻ります。長時間、手足を動かさないままでいると、血液の流れが滞って、血管内に血液の塊ができやすくなります。
- 特に、心臓から離れた下肢や上腕や体幹の奥にある静脈に血栓[けっせん=血のかたまり]ができやすく、その血栓が何かの拍子にちぎれ飛んで、肺の血管(肺動脈)を閉塞[へいそく=ふさぎとじること]して、突然の胸痛、呼吸困難を起こし、死亡に至る肺塞栓症を発症する事例につながります。心臓に飛ぶと致死率の高い心筋梗塞になります。
- 長期臥床[ちょうきがしょう=寝たきり状態]の後に発症することが多いとされていますが、きゅうくつな姿勢で長時間座り続ける上に脚の筋肉を使わない長距離旅客機の乗客の症例から「エコノミークラス症候群」と名付けられていました。
- しかし、他の交通機関や自家用自動車の座席でもごく簡単に発生するので「旅行者血栓症」と改称されたように、健康な人の日常生活の正座やいす利用の座位姿勢等でも発生することが確認されています。
- この他の原因としては、脱水、感染、手術などがあり、(脂肪が血管を圧迫する)肥満、(末梢血管を収縮させる)喫煙、(血液濃度を濃くする)脱水などもあるので、中高年者や他の内科的疾患のある方は注意が必要です。
- 健康な人は血栓を溶解させる機能が働くのでほとんど大事に至りませんが、脊損の場合は、長時間、車いす上で同じ姿勢で座ったままでいると、足首(くるぶし)や膝裏や股関節部分などの屈曲部で静脈を圧迫したり、肌着やズボンが大腿や鼠径部[そけいぶ=もものつけね(股関節=こかんせつ)]部分などに食い込んだりすることで、脚の静脈の血流を簡単に止めて血の固まりをつくります。
- 特に中年以後は身体機能が低下し始めるので意識的な注意が必要です。
- 予防法は、長時間にわたって同じ姿勢を取らない、車いす使用時でも時々下肢をフットレストからはずして伸ばしたり、足首・ひざを屈伸させる、(ウエストやまたぐりなどを締め付けない)ゆったりとした伸縮性のある衣服を着る、冬季の暖房した部屋は乾燥するので(コーヒーやアルコール類などの)利尿作用のある飲料を摂った後は水分を十分補給することなどがあります。
- また、発症の恐れが高い場合は、弾性ストッキングや空気式圧迫装置を用いて足のうっ血を防ぐことも必要です。
- なお、同じ要因で浮腫[ふしゅ=むくみ]がマヒ域に現われやすくなります。対策も同じように浮腫の現われた部分から心臓方向にマッサージしたり、手足を屈伸したり、その他の対策を同じように行なってください。
- 低血糖
- 特に頚損の場合には、自律神経が関与する血糖調節メカニズムが影響を受けて、突然、冷や汗、動悸、手のふるえ(振戦)を伴う低血糖状態におちいることがあります。粉ブドウ糖、あめなどで糖分を摂ると回復します。低血糖の経験者はチョコレートをいつでも食べられる状態にしての携行が有効です。
性機能障害
男性の性行為に関係する反射中枢が下位胸髄から腰髄にあるために、脊損になると、脳と末梢神経との連絡に影響が起こることで性機能に影響が出ます。
障害の現れかたは損傷髄節、損傷の程度等で非常に大きな個別性があります。また、受傷前の過去の経験も影響します。
過去には、これに手当する方法がありませんでしたが、近年になって様々な方法で手当することが可能になっています。専門医、脊髄損傷者ピア・マネジャー(脊損ピアマネ)に相談されるか、関係機関のホームページを参照してください。
なお、バイアグラは多くの男性脊損者に有効ですが、必ず医療機関で診察を受けて処方してもらってください。一部の方には重い副作用が起こることがありますが事前診療で予防可能です。
また、街やインターネットで簡単に購入できるものはにせ薬で危険です。
女性の場合は、内分泌系の作用や生理機能によっているので、基本的な機能に大きな影響がありません。
女性の場合も、個別性や損傷位置による機能的違いがあり、具体的な対処法も異なるので、挙児[きょじ=子どもを得ること]についてなど関係する事柄についても、専門医や脊損ピアマネにご相談ください。
脊損者と定期検診
脊損と直接の因果関係はありませんが、脊損協会や府の調査では、40代以降の脊損者の生活習慣病(成人病)などの有病率が高い状況にあります。
脊損者はマヒによる症状や副次的疾患のために日常的医療管理として定期的な外来診療や検診を受けています。
その際に、マヒで前兆症状に気づかなかったリ自覚症状がなかった一般的な疾患や異常が見つかり、早期発見で治癒できている例が多数あります。
市町村の成人健康診断が車いす使用者の受診に配慮できていなかったり、胃部X線検査のバリウム服用が脊損者にとって禁忌(タブー)であったりすることなどから、成人検診についても脊損専門医に相談してください。
このページの作成所属
福祉部 障がい福祉室地域生活支援課 地域生活推進グループ
ここまで本文です。

 府庁の組織から探す
府庁の組織から探す